Колит кишечника
Это болезнь, при которой происходят патологические воспалительные изменения в слизистой оболочки толстого кишечника. Толстый кишечник отвечает за всасывание воды и формирование из химуса нормального кала. При колите нарушается нормальное функционирование данного органа, поражается слизистая оболочка. При данном заболевании у пациентов появляются боли, диспепсические расстройства (могут возникать метеоризм и тошнота). Данным заболеванием толстого кишечника страдают взрослые и дети.
Содержание
Описание и факторы, вызывающие развитие данного заболевания
Различают острый тип и хронический тип колита. При остром возникают болевые ощущения внизу живота, отмечаются присутствие слизистых выделений и кровяных вкраплений в стуле человека, отсутствие аппетита, диарея.
Заболевание может протекать в хронической форме с язвенным поражением стенок кишечника (слизистый слой), внутриполостными кровотечениями, резкой потерей веса у больного. При данном виде процессы воспаления затрагивают желудок (гастроэнтероколит). Впоследствии нарушаются физиологические функции желудка. Из-за этого орган не может синтезировать желудочный сок в необходимом количестве. Хроническая форма гастроэнтероколитов в заболеваниях ЖКТ составляет 15 %.
Во время хронического колита в организме происходят патологические изменения в структурах слизистой оболочки из-за воздействий воспалительных и патологических процессов и атрофии тканей органа.
Болезнь развивается медленно. При длительном течении болезни нарушаются основные физиологические функции толстой кишки. В течение года в организме человека происходят воспалительные изменения тканей толстой кишки, далее они переходят на слизистые тонкого кишечника и появляются симптомы энтероколита. Энтероколит (диффузный) – это болезнь, при которой происходит воспаление оболочек кишечника.
Факторы, влияющие на развитие данного заболевания:
- Кишечные токсоинфекции различной природы (лямблиоз, амебиаз, эрсиниоз).
- Дисбактериоз.
- Ослабление иммунитета.
- Психосоматика. Постоянные эмоциональные перенапряжения, стресс.
- Неполноценное, нездоровое питание.
- Лечебные голодания.
- Наличие хронических заболеваний ЖКТ (панкреатит, холецистит).
- Токсические отравления (соли ртути, мышьяка);
- Фактор передозировки лекарственных веществ. Страдает и тонкий кишечник.
- Аллергические реакции (особенно пищевая, медикаментозная).
- Другие. При частом применении очистительных клизм или злоупотреблении слабительными препаратами.
По факторам, влияющим на развитие колита, выделяют следующие типы заболевания:
- инфекционный (сальмонеллез, кишечный грипп, гельминтоз). Распространенный подвид – перепончатый колит (воспалительные процессы провоцирует жизнедеятельность кишечной палочки);
- алиментарный (неполноценное питание);
- язвенный (этот вид способен представлять собой взаимодействие генетических факторов, наследственности и внешней среды);
- токсический;
- аллергический (вследствие длительной или однократной аллергической реакции на продукты питания). Возникает в 65% случаев у грудничка;
- лекарственный (при злоупотреблении слабительных средств, антибиотиков);
- лучевой (постлучевой) – воспалительный процесс нисходящей кишки, развивающийся во время радиационного лечения онкологических заболеваний органов малого таза;
- ишемический (патологические нарушения кровоснабжения). Данный вид опасен развитием синдрома кишечной непроходимости;
- некротический (с перфорацией кишечника) – тяжелое, патологическое поражение кишечника. Встречается у новорожденных детей вследствие инфаркта кишечника.
Клинические симптомы заболевания
Основные клинические симптомы острого колита: присутствие болевых ощущений в области живота и поясницы, нерегулярные дефекации, диспепсические расстройства различной природы, отсутствие аппетита, снижение массы тела. Во время болезни пациент испытывает боль тупого и ноющего характера в нижней и латеральной области живота либо жалуется на болевые приступы по всей поверхности живота и поясницы (разливающаяся боль).
После похода в туалет и отхождения газов из кишечника она становится менее интенсивной. Специфический симптом проявляется в 25% случаев у мужчин и в 35% у женщин. Усиливать болевые ощущения у пациента могут ходьба, бег, очистительные клизмы. Редкими клиническими проявлениями являются следующие: чувство тяжести, вздутие кишечника, метеоризм.
Воспалительные и некротические изменения тканей происходят в следующих отделах толстого кишечника: сигмовидная ободочная кишка, отделы прямой кишки у отдельных пациентов.
Это свидетельствует о том, что причина – инфицирование патогенными микроорганизмами (бактериями, простейшими). Кал у пациента – нерегулярный, склонный к твердым комочкам, в виде овечьего кала, с неприятным запахом, содержащий большое количество слизистых выделений и других примесей (гной, патогенные микроорганизмы).
При прощупывании области низа живота врач устанавливает спазм гладкой мускулатуры, вздутие нисходящих отделов кишечника, болезненность в нижней трети живота. Проктолог при осмотре пациента выявляет добавочную петлю нисходящий сигмовидной кишки у 35% пациентов(врожденная аномалия развития).
Воспаление слепой кишки, ее отдела – дивертикулы – сопровождается острой, сильной болью в правой трети области живота; постоянной тошнотой и рвотой; температура повышена до 38°С; также бывает тошнота. Осложнения включают такие симптомы, как: кровотечение, перфорация, кишечная непроходимость и абсцесс.
Воспаление в ободочной кишке характеризуется острыми болями в правом подреберье, тошнотой, слабостью. Стул – нерегулярный, похож на овечий.
Взрослый пациент тяжелее переносит данный вид заболевания, чем ребенок. У детей клиническая картина при колите отличается от проявлений болезни у взрослых.
Основные разновидности симптомов заболевания:
- признаки общей интоксикации организма: повышение температуры, слабость;
- ребенок жалуется на тупую боль в области подвздошной кишки;
- постоянные и болезненные тенезмы;
- диарея: кал имеет жидкий вид с пенкой, зеленоватого или желтого цвета, с примесью слизистых выделений и вкраплениями крови. У ребенка проявляется признак обезвоживания: сухость слизистых оболочек и кожных покровов, особенно ротовой полости.
- отсутствие аппетита, тошнота.
Острый колит у детей переходит в хроническую фазу. Клиническими признаками хронического колита у детей являются: болевые ощущения (в области пупка, прямой кишки; правого или левого подвздошного отдела толстого кишечника) и нерегулярный, переходящий в понос стул.
Возникновение острого колита при беременности связано со снижением иммунной системы и гормональными перестройками в организме у женщины. Симптоматика схожа с острым колитом.
Тактика лечения данного заболевания
Инструментальные и лабораторные методы диагностики колита у пациентов:
- взятие из пальца общего анализа крови с лейкоцитарной формулой и СОЭ (определить воспалительные изменения в организме, установить анемии вследствие нарушения обмена железа в кишечнике – геморрагический синдром колита);
- биохимия крови (С-реактивный белок, гамма-глобулины);
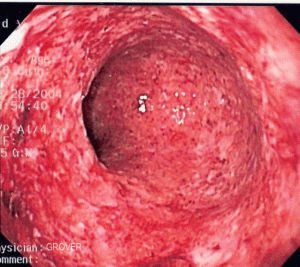
- метод колоноскопии с взятием биопсии фрагмента слизистой оболочки толстого кишечника (данный метод позволяет обнаружить язвенно-некротические изменения);
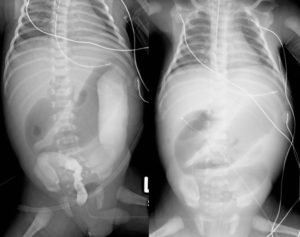
- ирригоскопия (исследование органа с помощью рентгенологического излучения путем введения в нее контрастного вещества);
- ультразвуковая диагностика брюшной полости (при подозрении на ишемию – с доплерографией);
- исследование стула пациента (копрограмма, анализы на скрытую кровь, присутствие инфекционных микроорганизмов в кале, анализ на дисбактериоз).
После сбора анамнеза, получения результатов анализов врач поставит окончательный диагноз и выпишет схему лечения. В тяжелых случаях человека госпитализируют в стационар. Тактика лечения зависит от факторов, вызывающих колит; повреждения желудка и других органов ЖКТ.
При колитах, вызванных патогенными бактериями, назначают лекарственные вещества, угнетающие их рост и развитие или полностью уничтожающие их. Альфа Нормикс – препарат для того, чтобы вылечить колиты бактериального генеза. Цифран (фторхинолы) и левомицетин используются намного реже в фармакотерапии заболевания из-за выраженных побочных действий. В более тяжелых случаях заболевания назначают комплексное лечение, состоящие из сочетания антибиотиков и антибактериальных препаратов синтетического происхождения – фуразолидон.
При колитах, вызванных патогенными микроорганизмами, назначают антипаразитарные средства. Они бывают двух типов:
- противогельминтные препараты – вермокс, левамизол, декарис;
- противопротозойные препараты – метронидазол, орнидазол.
При сильных болевых ощущениях у пациента врач выписывает дюспаталин, спарекс, апрофен.
При поражениях слизистой оболочки и воспалительных процессах в нижних отделах толстого кишечника нужно делать процедуры, предполагающие введение свечи и промывания с отварами календулы или ромашки.
Дополнительно к основной фармакотерапии при колите различного генеза врач рекомендует принимать энтеросорбенты (полипефан, энтеросгель, смекта, активированный уголь), ферменты – креон 25000, юниэнзим (для улучшения переваривания пищи). Для улучшения микрофлоры после курса лечения назначают хилак форте и пребиотики.
При колитах различного генеза врач выписывает строгую лечебную диету; основные ее принципы:
- пищу употреблять дробно, до 5-6 раз в день;
- исключить острые, жареные, копченые продукты питания;
- пища должна быть в виде пюре или мелко размельченной;
- убрать из рациона питания молоко, бобовые, капусту, белый хлеб;
- есть только вчерашний подсушенный хлеб, крекеры, галеты, хлебцы;
- мясные и рыбные продукты использовать только нежирных сортов, на пару или варить;
- вареные овощи, запеченные фрукты;
- растительное масло в умеренных количествах;
- исключить алкоголь, спирт, энергетики;
- питьевой режим – до 2 литров.
Диета направлена на улучшение пищеварительных функций в организме. Подробная схема питания подбирается врачом – диетолог или гастроэнтерологом.
После обострения колитов важно восстановить потерянный запас жидкости с растворенными в ней минеральными веществами. Поэтому врачи советуют пить три дня по 2-3 пакета регидрона в день.
Фитотерапия при болезнях кишечника
Во время хронического колита не в стадии обострения в сочетание с медикаментозной терапией используют травы.
Старинный рецепт для избавления от недугов кишечника
Ингредиенты: одна столовая ложка валерианы (сухой травы), семь чайных ложек аптечной ромашки, одна чайная ложка укропа и три чайных ложки мелиссы. Их насыпают в банку для специй и смешивают.
После берут одну десертную ложку смеси и заваривают ее 200 мл воды. Закрыть плотной крышкой и поставить в теплое место на полчаса. Отвар необходимо процедить через марлю. Пьют его по следующей схеме: 2 раза в день – утром и вечером поле приема пищи.
Своевременно начатое лечение колитов приводит к благополучному исходу заболевания. Организм человека полностью восстанавливается в течение 2-3 месяцев. Но впоследствии пациент приходит на профилактические осмотры 2-3 раза в год к проктологу и внимательно следит за своим питанием.
Профилактические меры при хроническом колите:
- Сбалансированное, рациональное питание. Отсутствие фастфуда, алкоголя.
- Режим дня (режим приема пищи обязателен для пациентов).
- Профилактические осмотры у врачей – проктолога и гастроэнтеролога для выявления клинических проявлений заболеваний ЖКТ.
- Лечить болезнь нужно своевременно. Это поможет избежать осложнений.
- Соблюдение правил личной гигиены (мытье рук и овощей перед едой). 7 детей из 10 заболевают колитом из-за отсутствия гигиены.
- Исключить стресс-факторы.
- Регулярные занятия физкультурой, бег, плавание.