Поверхностный гастродуоденит
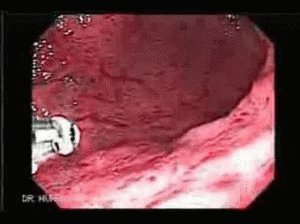
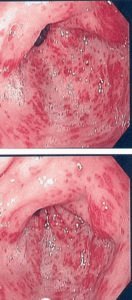
Поверхностный гастродуоденит сопровождается специфическими изменениями слизистой. Очаговый покров при болезни гладкий и блестящий, гастральный эпителий покрыт фибрином. Антральный эпицентр покрасневший, замечается гиперемия. Напоминает гастрит, но эрозии эпителия нет. Параллельно развивается дуоденит.
Врачи ставят диагноз по результатам инструментальных исследований. Для обследования используют рентген и томографию. Симптомы расплывчатые, уловить отличия сложно. Проводится дифференциальная диагностика от гастрита, язвы, аппендицита и панкреатита. В эти заболевания хронический гастродуоденит перерастает при отсутствии лечения. Единого лекарства нет. Пациенту предстоит тяжёлая борьба.
Неатрофический гастрит отличается сравнительной мягкостью и протекает без ущерба для эпителиальных клеток, а атрофический гастродуоденит требует срочного вмешательства, пока железы не заменены клетками кишечника, желудка или соединительной тканью.
Чтобы установить истинную картину, нужна гастроскопия.
Содержание
Эндоскопическая характеристика гастрита
Классификация гастродуоденита не проведена. Используется деление, применяемое при гастрите. По эндоскопической картине выделяют:
- поверхностный гастрит;
- эрозивный гастрит;
- атрофический гастрит;
- геморрагический гастрит;
- гиперпластический гастрит.
Атрофический гастрит — следствие аутоиммунных нарушений или хронического заражения микробом хеликобактером. На ранних стадиях вызывает поверхностный гастрит (также называемый неатрофическим).
Выше приведена классификация внешнего вида, без учёта причин возникновения заболевания. Поверхностный гастродуоденит выявляется по результатам исследования, описанного ниже.
Эзофагогастродуоденоскопия
Минздрав прописал в 2010-м, что исследовательский кабинет (отделение) гастроэнтеролога должен содержать минимум два эндоскопа (рабочий и запасной) с набором взятия биопсии (проба тканей организма).
История
Впервые метод применил Адольф Кусмаул (Германская империя) в 1868-м. Технология совершенствовалась: к середине XX века появились первые гастроскопы на основе волоконной оптики. Уменьшились размеры проглатываемой части. Современные модели в поперечнике размером с мизинец, а панораму эпителия желудка записывают на видео.
Прибором определяется эзофагит, иногда бульбит. При дуодените используется для уточнения диагноза.
Противопоказания
У 1% пациентов возникают кровотечения или прободение внутренних органов. Известны случаи, когда дети после процедуры сходили с ума, несмотря на меры предосторожности.
Лечение
Следует провести исследования на выявление генезиса заболевания. Клинические признаки не помогут. Так, дуодено-гастральный рефлюкс (ДГР) присутствует у большей части людей. При усилении он переходит в сильный гастроэзофагеальный рефлюкс — признак несварения.
Бактериологический метод
Берется проба биопсии, перемалывается в кашицу и высеивается на питательную среду для хеликобактера при температуре 37 градусов. Для выявления лаборатории пользуются биохимическими методами с выявлением уреазы. После появления «всходов» штамм проверяется на чувствительность к антибиотикам.
Бактериологический метод решает две задачи:
- выявляет наличие хеликобактера;
- определяет перечень действенных антибиотиков.
Гистологический метод
Название метод получил из-за гистограммы, по которой принимается решение о диагнозе. Микробов считают под микроскопом, для видимости окрашивая пигментами. От бактериологического отличается тем, что штамм не выращивают. Проба погружается в формалин, а потом проводится исследование.
- 0 бактерий – заражение отсутствует.
- До 20 микробов – слабая обсеменённость.
- До 50 штук – умеренная степень.
- Свыше 50 — повышенная степень.
Цитологический метод
Похож на предыдущий. Проба окрашивается по Романовскому-Гимме и проводится по стеклу. На оставшийся след направляют микроскоп, чтобы найти бактерии. Факт их наличия свидетельствует о заражении.
Биохимический тест
Хеликобактер вырабатывает уреазу, поэтому учёные отслеживают действия микроба с помощью лакмусовой бумажки. Пробу биопсии помещают в среду с мочевиной. Фермент уреаза, выделяемый хеликобактером, расщепляет вещество на аммиак и углекислый газ. Происходит ощелачивание среды. Оттенок лакмусовой бумажки сдвигается в сторону жёлтых и зелёных цветов.
биохимический тест — быстрее остальных методов. В зависимости от плотности популяции штамма на процесс уходит время от 5 минут до суток. В умеренно выраженном случае требуется больше времени; и тем хуже прогноз, чем быстрее завершена операция.
Неинвазивные методики
В перечисленных выше случаях делают биопсию. Процесс наносит маленький урон эпителию, а неинвазивные исследования обходят стороной слизистую:
- Берется кал. Недостаточность точности способа окупается простотой. После применимы бактериологический и другие методы.
- Анализ крови показывает наличие антител к хеликобактеру. Минус — бактерии могут оставаться в сыворотке ещё 3 года.
- Дыхательный тест основан на маркировании мочевины в растворе изотопами углерода. Больной выпивает раствор и дышит. В результате выдыхаемый углекислый газ имеет больший молекулярный вес, что прослеживается методом масс-спектрометрии. Если тяжёлый углекислый газ составляет больше 1% массы, это повод задуматься над диагнозом, захватывающим дуоденальный регион.
Теперь вы знаете все о поверхностном гастродуодените. При правильной диагностике у пациентов есть шанс восстановить здоровье.