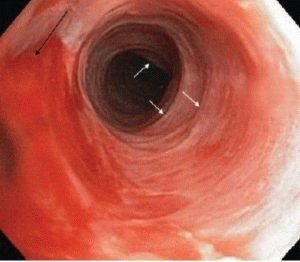
Катаральный эзофагит
Согласно статистике ВОЗ среди болезней желудочно-кишечного тракта чаще встречается ГЭРБ, развивающийся на фоне эзофагит. По наличию, степени поражения слизистой пищевода его разделяют на катаральный, эрозивный, геморрагический и некротический.
Заболевание катаральный эзофагит – самая распространённая форма, характеризующаяся воспалением слизистой. Характерны гиперемия, отёчность пищевода. Различают острый, хронический эзофагиты Острый возникает при разовом интенсивном воздействии на слизистую какого-либо механического, термического или химического фактора, а хронический – при длительном.
Дистальный эзофагит – воспаление пищевода в нижней части. Возникает при нарушении работы нижнего сфинктера, органа, предотвращающего выброс соляной кислоты из желудка. Желудочное давление выше давления грудной полости. Если запирательный механизм работает с нарушениями, возникает пищеводный рефлюкс – причина поражения мягких тканей ЖКТ. Патология определяется врачами как недостаточность кардии желудка.
Проксимальное поражение пищевода – поражение верхней части; нарушение слизистой по всей длине органа – тотальное поражение. Часто у пациента диагностируют терминальный эзофагит – воспалительные процессы расположены у пищеводно-желудочного перехода.
Содержание
Причины
Причинами возникновения катарального эзофагита служат несколько факторов. К основным относятся:
- Длительное нахождение в состоянии стресса;
- Вредные привычки: курение и алкоголь;
- Неправильное питание, преобладание в рационе копченого, жирного, острого, соленого;
- Нарушение обмена веществ, ожирение;
- Беременность (повышается внутрибрюшное давление);
- Неумеренное потребление крепкого кофе, чая, концентрированных соков, газированных напитков;
- Употребление в пищу слишком холодных или горячих блюд;
- Приём лекарств продолжительный период времени;
- Осложнения после перенесенных инфекционных заболеваний;
- Образование эзофагита на фоне протекания скарлатины, дифтерии, бронхиальной астмы или пищевой аллергии;
- Попадание кислоты или щелочи (при острой форме).
Симптомы
Тревожными сигналами, при появлении которых необходимо обратиться к врачу-гастроэнтерологу, являются:
- Боль при глотании и при прохождении пищи через пищевод (причина – отёк слизистой).
- Периодически возникающее ощущение «застревания» пищи.
- Возникновение саднящих болей за грудиной, распространяющихся на область лопаток, шеи, левой груди. Часто больные расценивают эти боли как признак стенокардии. Природа их возникновения такова, что проникая в пищевод, желудочный сок раздражает слизистую оболочку органа, тем самым нарушает его моторную функцию, вызывает мышечный гипертонус и спазмы нижнего пищевого сфинктера.
- Изжога, усиливающаяся при наклонах вперед или поднятии тяжести, отрыжка, приступы тошноты, повышенное слюноотделение.
Признаки острого катарального эзофагита при устранении причины болезни проходят через несколько дней самостоятельно.
Более выражено симптомы эзофагита проявляются после приёма кислой, острой, горячей пищи.
Диагностика
Для того, чтобы поставить точный диагноз, врач направляет больного на следующие исследования:
- Эзофагоскопия. Осмотр пищевода изнутри при помощи зонда, в ходе которого производится оценка состояния слизистой и степени ее поражения, наличие гиперемии и отёка. Противопоказанием для этой процедуры служит фаза обострения, т.к. имеется большая вероятность получить травму эзофагоскопом внутренней части пищевода. Также врач-эндоскопист берет эндоскопическую биопсию для исключения новообразований.
- Рентгенологическое исследование выявляет размеры и величину отёчности, отклонения в рельефе слизистой, скопление очагов слизи.
- Суточная РН-метрия пищевода определит уровень кислотности.
- Манометрия – это определение внутрибрюшного давления.
Диагноз ставится на основании объективной оценки истории болезни, клинической картины болезни, жалоб пациента и результатов исследований. Подробная беседа с врачом о проявлении тех или иных симптомов поможет правильно диагностировать заболевание.
Лечение
Лечение катарального эзофагита консервативное, довольно длительное. Врач обозначает комплексную программу, в которую входит как медикаментозное сопровождение, так и мероприятия, позволяющие изменить качество жизни. Для регрессии заболевания назначают вяжущие и спазмолитические препараты, витаминные комплексы, стимуляторы биологического происхождения.
Рекомендации по устранению причин эзофагита
Определяющее значение в выборе метода лечения имеет устранение причины болезни и изменение условий жизни.
- Больному назначается диета, соблюдение которой обязательно для выздоровления. Исключается из рациона копченая, острая, соленая пища, т.к. она раздражает пищевод. Чтобы уменьшить нагрузку на пораженный орган, в фазе обострения еда должна подаваться преимущественно пюреобразной, умеренной температуры. Питание дробное , 4-6 раз в день, последний приём пищи не менее чем за 2 часа до сна. При недостаточности кардии желудка после еды нельзя принимать лежачее положение, чтобы избежать заброса содержимого желудка в пищевод. Следует исключить продукты, стимулирующие производство желудочного сока.
- Если острый эзофагит был вызван применением лекарств, то препараты в форме таблеток заменяются на другие.
- Устранение инфекций с помощью антибиотиков или противовирусных препаратов, спровоцировавших обострение.
- Снижение массы тела для нормализации внутрибрюшного давления.
- Отказ от тугих поясов, корсетов, бандажей.
- Ограничение движений, требующих наклонов вперед.
- Исключение упражнений, в которых задействованы мышцы пресса.
- Запрет на курение и злоупотребление алкоголем.
Народная медицина знает немало рецептов, способных лечить боль, снизить кислотность, уменьшить воспаление. Для этих целей подходит такой сбор: ромашка аптечная, льняное семя, пустырник, мелисса. Смесь измельчают, заваривают крутым кипятком и оставляют настаиваться на 2-3 часа, а затем принимают по полстакана 3 раза в день.
Изжога хорошо снимается картофелем. Из него готовят картофельный сок, натирая его на тёрке или измельчая в комбайне, процеживают и принимают на голодный желудок. Облегчить болевые симптомы, вызванные воспалением пищевода, поможет настойка из укропного семени. Растертые семена заливают горячей водой и настаивают. 1 столовая ложка перед едой поможет снизить воспаление пищевода.
Профилактика рецидивов
Катаральный эзофагит имеет группу риска, в которую попадают мужчины старше 45 лет, курящие, лица, страдающие изжогой в течение длительного периода, имевшие случаи проявления изжоги в ночное время суток, а также люди с избыточным весом.
Цель профилактики эзофагита – предупреждение болезни и ее рецидивов. Мерами профилактики являются:
- ведение ЗОЖ (исключить курение и алкоголь);
- соблюдение правил питания (не переедать, не есть жаренное, соленое, острое, не есть на ночь);
- снизить массу тела (если ИМТ больше 30);
- исключить неконтролируемый приём лекарств, вызывающих рефлюкс (седативные препараты, транквилизаторы, наркотики, нитраты);
- пресечение приступов изжоги, т.к. это сигнал повышенной кислотности, который ведет к поражению слизистой.
Профилактика успешна в том случае, если снизилось количество обострений, уменьшилась степень тяжести, и не было выявлено осложнений.
При неправильной постановке диагноза, запущенной болезни могут возникнуть осложнения: пищевод Барретта, рубцовый стеноз, перфорации стенок, гнойные воспаления. Некоторые потребуют хирургического вмешательства.
У больных катаральным эзофагитом наблюдается высокий процент выздоровления при условии соблюдений рекомендаций, качественного изменения условий жизни и исключения факторов риска.