Эзофагит
Воспалительные процессы, развивающиеся на слизистой в пределах пищевода под воздействием негативных факторов, носят название эзофагит. Согласно Международной классификации болезней (МКБ-10) эзофагиту присвоен код К20. Заболевание способно возникнуть как самостоятельный процесс, так и развиться на фоне других патологий пищеварительной системы. В тридцати случаях из ста болезнь не имеет ярко выраженной симптоматики.
Содержание
Причины появления эзофагита
Причины возникновения патологий стенок пищевода подразделяются на внешние и внутренние. Внутренней считают попадание кислотного содержимого желудка на стенки пищевода. В результате этого слизистая раздражается и при длительном воздействии появляются очаги воспаления.
Рефлюкс происходит из-за:
- Переедания;
- Язвенные заболевания пищеварительной системы, нарушения функционирования желчного пузыря;
- Грыжи пищеводного отверстия в диафрагме;
- Раковые опухоли;
- Избыточный вес;
- Вынашивание ребёнка;
- Недостаточность кардии (способна появиться после оперативного вмешательства на желудок).
Внешние факторы, способные привести к развитию эзофагита:
- Химический ожог. При попадании внутрь организма вредные вещества вызывают повреждение слизистого слоя пищевода.
- Инфекционные заболевания и грибковая инфекция. Особенно подвержены риску возникновения болезни люди с низким уровнем иммунитета.
- Проведение терапевтического облучения или применение зондов в течение долгого времени.
- Аллергия.
- Физические травмы пищевода. При проглатывании инородного предмета (кость, монеты и пр.) повреждается целостность органа, что приводит к образованию ран.
- Термический ожог слизистой при употреблении слишком горячих блюд.
Классификация эзофагитов
Эзофагит подразделяют на виды по различным характеристикам. По форме протекания болезнь делится на острую и хроническую. Очаговый эзофагит – поражение отдельных участков, диффузный – поражение всего органа. В зависимости от причин, вызвавших появление заболевания:
- Профессиональный: характерен для людей, чья профессиональная деятельность связана с работой с химическими реагентами;
- Алиментарный: появляется при периодическом употреблении острых блюд с высокой температурой, злоупотреблением алкогольными напитками;
- Инфекционный;
- Застойный: возникает при нарушении нормальной функции пищевода;
- Аллергический или эозинофильный: развивается при попадании аллергена в организм;
- Дисметаболический: при длительном воздействии токсинов на организм, при недостаточности микроэлементов;
- Пептический: возникает при рефлюксной болезни.
По характеру воздействия различают:
- Катаральный – воспаление поверхностного слизистого слоя пищевода;
- Отёчный – происходит отёк пищеводной трубки;
- Геморрагический – развивается на фоне инфекционного поражения, возможны кровоизлияния;
- Эрозивный – при такой форме образуются очаги эрозивного поражения;
- Неэрозивный – разновидность эрозивного эзофагита;
- Псевдомембранозный – внутри пищевода образуется серая пленка, которая легко снимается. На месте отхода пленки образуются ранки;
- Эксфолиативный – характеризуется образованием многослойных пленок, спаянных с тканями под ними. При повреждении пленок происходит образование очагов эрозий, из-за которых возможны обильные кровотечения;
- Флегмонозный – появляется при повреждении тканей чужеродными предметами, опасен появлением и накапливанием гнойных масс;
- Некротический – развивается как осложнение предыдущих форм и на фоне инфекционных поражений организма. Для этого типа эзофагита характерно омертвение тканей и появления гнойных и кровяных выделений.
По расположению очагов поражения диагностируют:
- Проксимальный – воспаление верхнего отдела пищевода.
- Дистальный – развивается в нижней части органа.
- Тотальный – очаги воспаления расположены по всей поверхности пищеводной трубки.
Степени поражения
В зависимости от формы протекания отличаются и степени поражения тканей. При острой форме различают: 1 степень – поверхностный воспалительный процесс без открытых ран; 2 степень – поражен весь слизистый слой, в наличии язвы и некротические очаги; 3 степень – патология поражает внутренний подслизистый слой и значит, появляются дефектные образования.
При хроническом эзофагите диагностируют степени:
- I степень – воспаление расположено в складках слизистой, без повреждения слоя.
- II степень – одиночные очаги размером 5 мм.
- III степень – несколько очагов сливаются в один, общая площадь воспаления не достигает 75% окружной поверхности.
- IV степень – появление стеноза и язвенных очагов на поверхности, превышающей 75% окружности.
Симптомы заболевания
В зависимости от стадии протекания и формы болезни зависит степень проявления симптомов. Катаральный эзофагит способен протекать бессимптомно или выражаться в небольшой чувствительности к температурным перепадам употребляемых блюд. При выраженном процессе воспаления признаки заболевания выражаются в виде:
- Появляется острый болевой синдром за грудиной, особенно после приёма пищи;
- Затрудненное проглатывание пищи;
- Постоянное чувство изжоги;
- Повышенная саливация;
- При серьезном поражении тканей – рвота с кровью;
- Повышение температуры.
Хронический эзофагит диагностируется, если появились такие признаки, как:
- Изжога после каждого приёма пищи;
- Отрыжка с горьким или кислым запахом;
- Ночной кашель, нарушение дыхания;
- Появляются слабые боли в районе груди.
При тяжелых стадиях симптоматика способна внезапно исчезнуть и не беспокоить некоторое время. Такое явление не является признаком излечения, так как на протяжении этого времени поврежденные ткани рубцуются, что приводит к появлению стеноза.
Диагностика заболевания
Как только обнаружены симптомы эзофагита, необходима консультация гастроэнтеролога. После составления анамнеза специалист назначит следующие виды исследований:
- Лабораторное исследование крови и мочи;
- Измерение уровня кислотности в желудке;
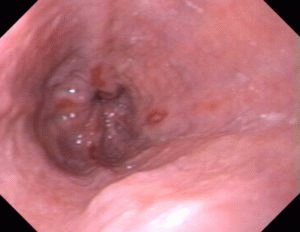
- Эзофагоскопия – проводится с помощью специальной аппаратуры, показывает внутреннее состояние органов пищеварения, в это же время проводят биопсию;
- Манометрия пищевода – позволяет изучить активность движения мышц органа;
- Проведение рентгена с контрастным веществом – показывает проходимость пищевода;
- Ультразвуковое исследование органов пищеварительной системы;
- Анализ на наличие бактерии Helicobacter pylori.
Проведенная диагностика позволяет определить тяжесть заболевания и назначить необходимое лечение.
Лечение эзофагита
В зависимости от степени заболевания лечение проходит амбулаторно или стационарно. Наиболее эффективно снизить симптомы проявления болезни поможет комплексная терапия, состоящая из медикаментозного лечения, пользование народными средствами, соблюдение диеты и изменение распорядка жизни. При беременности лечить эзофагит нужно строго под наблюдением врача разрешенными к применению препаратами.
Медикаментозная терапия
Включает в себя приём лекарственных препаратов, способствующих снижению кислотности желудочной среды, нормализации функционирования сфинктеров желудка, облегчению проходимости пищи, защите тканей органа от повреждения. Назначают лекарства следующего действия:
- понижающие кислотность и обволакивающие слизистую (антациды);
- снижающие выработку кислоты и усиливающие моторику органа;
- препараты прокинетического действия;
- лекарства против рвоты;
- противогрибковые препараты и препараты против инфекций;
- обезболивающие препараты.
Вместе с приёмом препаратов также необходимо соблюдение диеты, особенно в период обострения болезни. Питание разделить на пять-шесть раз, блюда комфортной температуры, мелко порезанные или перетертые, без специй, слабосоленые. Запрещено употребление кислых овощей и фруктов, кофе, шоколада, алкогольных напитков. Разнообразить рацион свежими овощами, мясными блюдами, приготовленными на пару, слабо жирная кисломолочка и др. Проводится дополнительная терапия с помощью приёма минеральной воды.
Народные средства
Использование методов народного лечения оправдывает себя при эзофагите. Перед едой выпивайте стакан свежевыжатого картофельного сока. Для защиты слизистой от воздействия кислоты помогает настой льняного семени. Противовоспалительные сборы из мелиссы, ромашки, пустырника облегчат симптоматику заболевания. Чтобы уменьшить рефлекторный тонус пищевода, принимают настой из корней валерианы. Настои и отвары из шиповника и сосновых почек обладают ранозаживляющим эффектом.
Осложнения
Осложнения возникают на фоне тяжелых форм эзофагита. У взрослых пациентов способна развиться пептическая язва, стеноз, предраковые опухоли. У детей возможны появления отита, гайморита, кривошеи.
При соблюдении всех назначений врача и следовании здоровому образу жизни можно вылечить эзофагит и проявления болезни не будут доставлять неудобств.