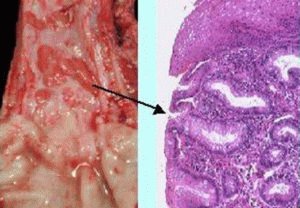
Степени рефлюкс-эзофагита
При выбросе желудочного сока в пищевод появляется хроническое заболевание рефлюкс-эзофагит. Возникновение патологии связывают с неправильным функционированием сфинктера нижнего отдела органа пищеварения. Здоровое состояние сфинктера защищает пищевод от попадания внутрь содержимого из желудка. Связывают нарушение функций работы с повышенным давлением в полости желудка.
Причины, по которым повышается давление в желудке:
- Во время беременности;
- При наличии лишнего веса (ожирении), а также при скоплении жидкости в желудке (асцит);
- Недоразвитие мышц нижних отделов пищевода у новорожденных малышей;
- Стеноз пилородуоденального отверстия;
- Сдавливание брюшной полости тесной одеждой;
- При приёме некоторых видов медикаментов;
- Специфические продукты питания (сладости, жирная пища, острая пища);
- Наличие вредных привычек, алкоголизм, курение;
- Сидячий, малоактивный образ жизни;
- Приступы сильного кашля;
- Грыжи пищеводного отверстия диафрагмы;
- Стресс.
У большей части людей средних лет присутствуют симптомы заболевания.
Причины развития болезни рефлюкс-эзофагит:
- Стеноз пилородуоденального отверстия;
- Операции и хирургические вмешательства органов ЖКТ или вблизи них;
- Злоупотребление алкоголем, табакокурение;
- Лекарственные препараты, от которых снижается тонус сфинктера пищевода;
- Гастрит, бактерия Helicobacter Pilori;
- Лишний вес, ожирение;
- Язвенные заболевания;
- Грыжи пищеводного отверстия диафрагмы;
- Беременность;
- Вирусные заболевания, иммунодефицит;
- Рефлюкс желудочно-пищеводного отдела.
Содержание
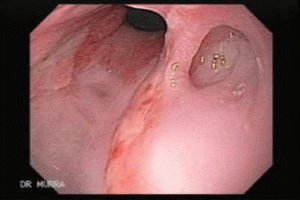
Классификация и симптомы рефлюкс-эзофагита
Пациенты, имеющие заболевание гастроэзофагеальный рефлюксный эзофагит, обращаются в больницу на протяжении трёх лет с начала развития заболевания. Этот фактор вызывает трудности с установкой точной причины заболевания.
Симптомы рефлюкс-эзофагита:
- Первостепенный симптом – изжога. Усиливается после приёма пищи, от переедания, повышенной физической активности.
- Кислая или горьковатая отрыжка. Желудочный сок при рефлюксе попадает в полость рта.
- Обильное слюноотделение.
- Боли. Чувствуются при эзофагите в груди.
- Неприятный запах изо рта.
- После еды чувство переполненного желудка.
- Кашель, икота.
- Низкий хрипловатый голос.
Стадии заболевания A, B, C, D:
- Степень A. Слизистая оболочка поражается на 5 мм и ограничивается складками;
- Степень B. Возникают патологии слизистой оболочки;
- Степень C. В пределах складок слизистой оболочки присутствуют дефекты. Уровень поражения не превышает 75% полости пищевода;
- Степень D. Полость поражена более чем на 75% и имеет несколько дефектов.
Рефлюкс-эзофагит классифицируют на острый и хронический по форме заболевания.
- Острая форма болезни проявляется при: ожогах слизистой оболочки, нарушениях в работе ЖКТ, авитаминозе и вирусных заболеваниях у пациента. Верхние отделы пищевода не поражаются, носят неэрозивный характер. Вылечить заболевание легко.
- Хроническая форма имеет несколько вариантов. Патология развивается как первичное заболевание, либо как острый эзофагит, который не долечили. Образуется при неправильном питании и алкоголизме.
При неправильном лечении заболевания на слизистых оболочках пищевода остаются рубцы. Данная форма эзофагита имеет периоды ремиссии, а также обострения.
Формы эзофагита по морфологическим изменениям
- Поверхностная или катаральная форма. Длительное раздражение оболочки пищевода употреблением кофе и алкоголя, горячей и острой пищей. Наличие микротравм, полученных грубой пищей, способствует развитию катаральной формы болезни. Основной фактор развития заболевания – это выброс желудочного сока и содержимого желудка в пищевод. Причина такого явления – недостаточность кардии желудка, операции и травмы органов пищеварения. Диагностику заболевания проводят с помощью эзофагогастродуоденоскопии слизистой оболочки.
- Отёчная форма. При этой форме заболевания из-за отёков диаметр пищевода уменьшается в размерах. Это создает препятствие для прохода пищи и попадания её в желудок, стенки слизистой уплотняются.
- Псевдомембранозный эзофагит. Фибринная пленка, спаянная с оболочкой, покрывающей пищевод, возникает при псевдомембранозном эзофагите. Визуально пленка имеет серовато желтоватый оттенок и обнаруживается при рвоте в составе рвотных масс. Места отторжения пленок занимают язвы и эрозии, могут возникать мембранозные перепонки. Такой вид эзофагита лечится с помощью бужирования.
- Некротический. Некротический рефлюкс-эзофагит – довольно редкая форма заболевания. Развивается при сепсисе, почечной недостаточности, инфекционных заболеваниях, а также при снижении иммунитета пациента. Осложнения возникают в виде сужения пищевода, предраковыми состояниями слизистой оболочки, кровотечениями. Лечение такой формы эзофагита гораздо отличается от других и несет совсем другой характер.
- Эрозивный. Различают хронический и острый эрозивный дистальный эзофагит. Слизистая оболочка становится отёчной, рыхлой, образуются покраснения и слизистые выделения. Появляются эрозии, кровотечения. Железы набухают, замечают реактивное размножение клеток, содержащих инфильтрат, образуются кисты и микроабсцессы. Появляется специфический кашель со слизистым отделяемым, иногда с примесями крови. При длительном процессе развития патологии возникают сложности с лечением. Заболевание обостряется и вызывает осложнения: диспластические изменения слизистой оболочки, образование язв, атрофия.
- Эксфолиативный. Самая сложная форма проявления заболевания. От оболочки пищевода отрываются пленки из фибрина, а также ткани, из которых состоит сама слизистая. Больной испытывает сильнейшую боль, кашель с примесями крови, которые ведут к разрушению всех тканей стенок пищевода.
- Флегмонозный. Флегмонозный рефлюкс-эзофагит отличается развитием гнойного воспаления слизистой оболочки, которое спровоцировано инфекцией в близко расположенных органах (миндалинах, лимфоузлах, позвоночнике, гортани). Различают ограниченный и диффузный вид такой патологии. При протекании воспалительного процесса поражается лишь верхний отдел органа, включая боковую и заднюю стенку. Попадая в полость всего органа, возможны появления огромных язв и рубцов.
- Геморрагический. Вызван вирусами, инфекциями. Характерны кровотечения в пищеводе. Существует билиарная форма патологии. Называется билиарным рефлюкс-гастритом – редкая форма. Характеризуется попаданием в полость желудка содержимого 12-типерстной кишки.
Диета при рефлюкс-ззофагите
Диета соблюдается в обязательном порядке и входит в комплекс лечения при рефлюксе. Питаться необходимо маленькими порциями 5-6 раз в день. Перед сном можно перекусить. Чтобы еда усвоилась, делать это нужно за несколько часов до сна.
Спать после заключительного приёма пищи можно по истечению некоторого времени (1-2 часов). Так употребленная пища переварится и отправится в кишечник, что облегчит самочувствие и не даст попасть кислоте из полости желудка в пищевод.
Диету назначает лечащий врач, при правильном соблюдении которой лечение протекает легче. Следует отказаться от вредной пищи: сладкого, жирного, жареного, острого. Переедание усугубляет ситуацию. Скопление газов повышает давление в области кишечника, а это окажет негативное влияние на сфинктер пищевода. Также стоит отказаться от пищи, повышающей газообразование (бобы, газированные напитки, капуста, острые блюда, черный хлеб, алкоголь).
Пациент в состоянии самостоятельно пронаблюдать продукты, способствующие повышению газообразования именно у него и убрать из своего рациона питания. Рефлюкс-эзофагит 1 степени лечится именно за счёт соблюдения диеты.
Овощи и фрукты, содержащие много полезных веществ, способствуют газообразованию. Чтобы не исключать их из рациона, подвергайте термической обработке, варите компоты.
После приёма пищи не делайте резких движений, наклонов. Снизьте физическую активность на некоторое время после еды, чтобы пища переварилась.
Продукты, которые входят в состав диеты при рефлюкс-эзофагите:
- Молочные и кисломолочные продукты;
- Нежирный творог;
- Печеные яблоки или другие фрукты;
- Яйца, сваренные всмятку;
- Рыба и мясо, приготовленные на пару.
Категорически запрещено употреблять:
- Кислые соки;
- Газированная вода, напитки;
- Капуста в любом виде;
- Алкоголь;
- Грибы;
- Копченые продукты;
- Горох, фасоль и другие бобовые;
- Острые приправы;
- Шоколад и сладости;
- Жирная и жареная пища;
- Черный хлеб.
В состав рациона питания обязательно входят каши. Больше подходят каши из пшена и овса. Пейте молоко, отвар шиповника, который можно приготовить самостоятельно, компоты из сухофруктов.
При появлении изжоги съедайте банан, сливу, персик или грушу. Во избежание попадания воздуха в пищевод не стоит говорить во время приёма пищи. Чтобы сильно не нагружать ЖКТ, пищу следует тщательно пережевывать. Используйте средства народной медицины. Полезно перед сном выпить отвар ромашки, оказывающий противовоспалительное воздействие.
Спать рекомендуют на левом боку, это затрудняет выброс содержимого желудка в пищевод.