Симптомы и лечение прободной (перфоративной) язвы желудка
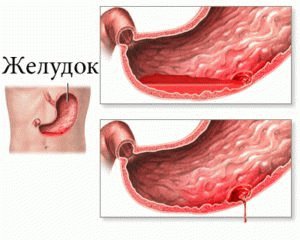
Прободная язва желудка и двенадцатиперстной кишки относится к тяжёлым осложнениям на стадиях обострения язвенной болезни желудка, часто приводящим к появлению обширного перитонита.
Язвы, которые образуются в желудке либо двенадцатиперстной кишке, весьма часто подвержены перфорации у пациентов мужского пола, язвенный анамнез которых не превышает трёх лет. Обычно перфорация язвы желудка и двенадцатиперстной кишки чаще наблюдается в осенне-зимнем периоде. Патогенез заболевания, его закономерность обусловлены обострением в межсезонные месяцы язвенной болезни желудка. Частота прободений язвы напрямую зависит от неблагоприятного эмоционального фона и нездорового питания, во время всевозможных катастроф и кризисов уровень стремительно возрастает.
Перфорации подвержены пациенты любого возраста. Описаны случаи развития прободения язвы у десятилетних детей и в возрасте старше 80. Наиболее часто этому заболеванию подвержены мужчины в возрасте от 20 до 40 лет. Молодые пациенты подвержены прободению язвы кишечника, пожилые – язвы желудка.
В 10% всех клинических случаев перфорация язвы желудка и двенадцатиперстной кишки влечёт кровотечение. Оно развивается не из места перфорации, поскольку в области перфорации сосуды облитерируются и развивается некроз стенки желудка. Кровь начинает изливаться из язвы, расположенной зеркально на противоположной стенке, язва получается сквозной. Обычно в двенадцатиперстной кишке зеркальная язва прорастает в область поджелудочной железы.
Содержание
Классификация прободной язвы
Прободная язва желудка и двенадцатиперстной кишки имеет несколько различных градаций, сформированных по разным признакам:
- Основываясь на этиологическом факторе, перфорировать могут острая (симптоматическая) и хроническая язвы.
- Располагаться отверстие язвы может в различных отделах, что сказывается на классификации.
- По локализации в двенадцатиперстной кишке патологические изменения делятся на бульбарные либо постбульбарные.
- По типу протекания прободение бывает типичным либо прикрытым, когда содержимое из полости желудка изливается в брюшную полость, и атипичное, когда прободение производится между листками сальника, брюшины, забрюшинного пространства.
- Классифицируют по фазе течения перитонита – стадия первичного токсического, болевого шока, фаза ложного благополучия, стадия абдоминального сепсиса.
Клиника и течение
Провоцируют развитие клиники прободения переедание, нарушение диеты, приём алкоголя. Симптомы, характерные для прободной язвы желудка, находятся в зависимости от стадии развития процесса.
Периоды протекания прободной язвы желудка либо двенадцатиперстной кишки соответствуют периодам перитонита, имеют отличительные особенности, патогномоничные клинические признаки:
- Стадия абдоминального шока продолжается до шести часов.
- Период мнимого благополучия либо развития фибринозно-серозного перитонита продолжается от 6 до 12 часов.
- Стадия разлитого перитонита, тяжёлого септического шока констатируется спустя двенадцать часов с момента прободения язвы.
Первый период
Клинически указанная стадия прободной язвы желудка характеризуется внезапным развитием интенсивной боли в эпигастрии. Пациенты характеризуют ощущения, как удар ножом:
- Вначале боль начинает беспокоить человека в верхних этажах брюшной полости. При прободении кишечной язвы локализация боли находится справа.
- Боль быстро разливается первоначально по правой стороне живота, потом охватывает полностью.
- Характерной иррадиацией становится правое плечо, лопаточная область, область над правой ключицей. Симптоматика связана с раздражением ветвей диафрагмального нерва.
- Внешний вид пациента характерен: больной без движения лежит на правом боку либо на спине, ноги приведены к брюшной стенке, руки охватывают живот. Пациент стремится не менять позу тела, щадя область живота. Кожа бледная, черты лица заострены, глаза западают. Кожа покрыта холодным потом.
- У пациента наблюдается частое неглубокое дыхание, брадикардия (вагусный пульс). Частота сердечных сокращений обычно не превышает 60 ударов. Возможно значительное снижение артериального давления.
- В начале заболевания язык пациента чистый. Мышцы брюшного пресса не задействованы в процессе дыхания.
Достоверный клинический признак прободной язвы желудка – весьма сильное напряжение мускулатуры живота, называемое доскообразное. Мышечный дефанс носит тонический характер. Если пациент имеет астеническое телосложение, прямые мышцы живота похожи на продольные валики, которые рельефно вырисовываются на передней брюшной стенке. Между валиками имеется углубление – формируется так называемый «ладьевидный» живот. У людей пожилого возраста вследствие дряблости и снижения тонуса тканей, выраженного мышечного напряжения не отмечается. Схожее явление касается резко ослабленных истощённых пациентов.
Напряжение мышц живота охватывает с верхних отделов, одновременно с болью. Поскольку жидкость из желудка изливается, спускаясь в нижние отделы живота, последует боль и мускульное напряжение. Даже при разлитых формах поражения наиболее сильная боль появляется в месте первичного возникновения.
Характерным признаком, отличающим прободение язвы желудка, становится скопление в полости живота газа, который обусловливает исчезновение тупости при перкуссии печени. Если в брюшной полости развивается большое количество спаек, симптом не выражен.
Характерно отсутствие перистальтических звуков в желудке либо кишечнике.
При ректальном, вагинальном исследовании может обнаруживаться резкая болезненность.
Второй период
Второй период протекания прободной язвы желудка характеризуется субъективным кажущимся улучшением самочувствия человека. Лицо приобретает нормальный цвет, пульс, давление нормализуются, дыхание становится более глубоким и свободным. Язык покрывается белым налётом, пересыхает. Ригидность брюшной стенки снижается.
При пальпации живота сохраняется выраженная болезненность. Если прободение носит прикрытый характер, с течением времени боль утихает. Жидкость из желудка стекает в правую подвздошную область, там скапливается воспалительный экссудат, в месте, где регистрируется прободная язва желудка, симптомы напряжения брюшины выражены сильнее. Подобное может привести к диагностической ошибке, если не собран подробный анамнез. Врач может заподозрить у пациента острый аппендицит.
Если экссудата в брюшной полости скапливается много, в нижних отделах можно определить притупленный звук. Перистальтика кишечника отсутствует. Пальцевое исследование прямой кишки определяет нависание и боль.
Третий период
В третьей стадии протекания прободной язвы желудка основная симптоматика прободения достигает максимума выраженности, наступает значительное ухудшение состояния пациента. Повышается температура, стремительно снижается давление, учащается пульс. В брюшной полости происходит накопление газов и жидкости. Язык становится коричневым, сухим. Хирургическое вмешательство оказывается неэффективным.
Атипичная перфорация
Если у пациента сформировалась атипичная прободная язва желудка и двенадцатиперстной кишки, симптомы прободной язва желудка часто бывают стёртыми и нетипичными. Если перфорация носит атипичный характер, жидкость выделяется в сальниковую сумку либо забрюшинное пространство. Подобное течение встречается в 5 % случаев из прочих. Боль носит менее интенсивный характер. Локализация боли бывает неконкретной и разлитой, уменьшая возможность быстро поставить достоверный диагноз. Если заболевание диагностировано неправильно либо несвоевременно, возможно развитие тяжёлых гнойных осложнений.
Принципы лечения
Если у пациента выявлена перфоративная язва желудка или двенадцатиперстной кишки, лечение должно быть неотложным и оперативным. Консервативное лечение назначается при категорическом отказе пациента от операции.
Консервативное лечение проводят по методике Тейлора. В полость желудка вводится специальный желудочный зонд, через который из желудка удаляют содержимое, под местным обезболиванием. Потом трансназально вводят новый зонд, через который проводят постоянную аспирацию. Пациенту назначают дезинтоксикационную терапию внутривенно, антибиотики, имеющие широкий спектр, в больших дозировках.
Подобная методика лечения совершенно не гарантирует благоприятного прогноза – высок риск развития в брюшной полости гнойных осложнений, доходящих до сепсиса.
Оперативное вмешательство
Операция по удалению последствий прободения язвы – единственный результативный метод. Перед началом проводят тщательную подготовку. Пациенту вводят зонд, очищают от содержимого перфорированный желудок. Проводят катетеризацию мочевого пузыря и подготовку к работе операционного поля.
Для осуществления хирургического вмешательства больному даётся общий наркоз. В некоторых случаях с учётом состояния здоровья пациента может применяться эпидуральная анестезия. Местное обезболивание при прободной язве желудка применяется в исключительных случаях.
Наиболее частым доступом является срединная лапаротомия. Выполняется разрез брюшной стенки, хирург оценивает состояние брюшной полости, обнаруживает локализацию прободения. При невозможности определить визуально, проводится пальпаторное исследование. Необходимо помнить, что могла произойти перфорация в ряде мест одновременно.
Брюшная полость очищается от вытекшего содержимого и образовавшегося экссудата, проводится непременная санация и дезинфекция с применением антисептического раствора.
Характер оперативного лечения прободной язвы желудка определяется, исходя из состояния пациента, сложности заболевания, степени поражения. Операция может быть радикальной и паллиативной.
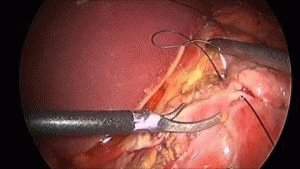
Операция ушивания
Отверстие, что образовалось в месте прободения язвы желудка, ушивается с помощью двух рядов мышечных швов. Швы необходимо накладывать в поперечном, а не продольном направлении, чтобы предотвратить развитие рубцовой стриктуры. Проведение ушивания можно проводить при наличии соответствующего оборудования и чёткой локализации места прободения, а также отсутствии признаков разлитого перитонита.
Ушивание перфоративной язвы желудка более эффективно в молодом либо среднем возрасте, когда прободная язва желудка обусловлена стрессовыми расстройствами. Часто после ушивания развиваются рецидивы. При хронизации язвы желудка лучшим методом лечения будет резекция желудка. После операции брюшную полость санируют и устанавливают дренаж.
В послеоперационном периоде назначаются антибиотики, дезинтоксикационное лечение, кровезаменители. Пациенту назначается строгая диета.