Эпидемиология холеры
Эпидемиология холеры, что в переводе с греческого языка означает учение об эпидемиях, указывает на выявленные закономерности эпидемий и распространение холеры, помогает разрабатывать методики борьбы с опасной инфекцией, проведение профилактических действий, способствующих предотвращению возникновения групп заболеваний, лидирующих по распространению и летальности.
За историю человечества насчитывается более десятка болезней, разрушительной силой унёсших миллионы жизней. Особо опасные инфекции (ООИ) – группа, представляющая эпидемическую опасность. В состав группы входят вирусы:
- чума;
- оспа;
- тиф;
- сибирская язва;
- малярия;
- холера;
- полиомиелит;
- туберкулёз.
Холера развивается в крайне неблагоприятных, антисанитарных условиях обитания, в местах, претерпевших природные катастрофы (землетрясения, извержения вулкана, другие стихийные бедствия), что приводит к загрязнению питьевых источников и насыщению водоёмов болезнетворными бактериями. Вид инфекционной, быстро распространяющейся болезни, зародился в Индии в доисторические времена.
Очаг инфекции локализован на юге Азии вследствие видоизменения погодных условий, что привело к череде пандемий, унесших миллионы человеческих жизней в результате заражения холерным вибрионом. Высокая температура воздуха и повышенная влажность, свойственная тропическому климату субконтинента, часто провоцировали рост болезни – частое скопление народа вблизи загрязнённых водоёмов приводило к стремительному заражению, распространению инфекции.
Содержание
Скорость и масштаб распространения эпидемии холеры
В начале 19 века эпидемия холеры не выходила за пределы государств, расположенных на полуострове Индостан. В 1817 холера переступила рубеж территории, омываемой Индийским океаном, стремительно распространилась по государствам Азии, дойдя до границ России. Бедствие унесло миллионы человеческих жизней. Разрушительную силу пандемии мог приостановить аномальный холод, несвойственный для регионов с тёплым климатом. Зима 1823-1824 годов, сковавшая льдом реки даже южных стран, не дала холере охватить территорию Европы, загасив вспышку эпидемии.
В 1829 году вторая волна пандемии возникла на равнинах Ганга. Число способов распространения увеличилось за счёт военных действий, колониальной торговли, совершенствования путей сообщения. Привело это к достижению холерой берегов Атлантического океана, поразив смертельной хворью Европейские страны, проникла на Американский материк.
Продолжалось истребление человеческого рода в то время практически неуправляемой карантинной инфекцией на протяжении двадцати лет. Холера проносилась по земному шару со скоростью и числом жертв пострашнее любого природного катаклизма. Мор охватывал с колоссальной скоростью из-за мутации вибриона, холера оккупировала новые территории, уносила миллионы жертв. Всего насчитывается семь глобальных пандемий за 150 лет прогрессирования особо опасной инфекционной болезни.
Эпидемия в России
На протяжении столетия число жертв холеры росло независимо от погоды, социального слоя населения. Первопричина распространения болезни – плохо изученный вирус, неэффективные способы лечения. С каждым новым возникновением эпидемии из-за мутации бактерии знаний, средств защиты и лечения оказывалось недостаточно, мероприятия при холере становились малоэффективными.
В начале 30-х годов 19 века снова вспыхнула эпидемия в Индии, стремительно перенеслась в Японию, распространилась на северо-западные территории Евразии. Россия оказалась в центре второй пандемии холеры. В 1830 году в карантинной зоне проводились противоэпидемические мероприятия при холере, специальные отряды старались обеззаразить питьевую воду с помощью хлорки, насыпая её прямо в колодцы.
Неграмотный взволнованный народ воспринял этот способ дезинфекции как цель отравить население. Чтобы предотвратить «противоправные» действия против простого люда, в панике толпы врывались в казённые учреждения с целью уничтожить «врагов». Жертвами расправы невежественных граждан становились врачи, чиновники, офицеры, помещики. Одной из причин паники стал слух о приближении с юга Азии то ли чумы, то ли холеры. Объявленный карантин и вооружённый кордон, ограничивающий передвижение, были тому подтверждением. «Холерные бунты» волной пронеслись по многим городам Российской империи.
Чрезвычайное происшествие в СССР
В середине лета 1970 года произошла вспышка холеры в Батуми. Заболело 14 человек (один – с летальным исходом), которым был поставлен диагноз – холера. После регистрации врачами населения, были зафиксированы множественные случаи заражения, и также со смертельным исходом болезни. Стремительное распространение холеры образовало три очага: в городах Батуми, Одессе и Астрахани. Это была седьмая, последняя волна пандемии холеры, начавшаяся в 1961 году.
Способы передачи инфекции
Основными носителями болезни являются инфицированный холерой человек и здоровый – носитель. Клиническая форма холеры бывает нескольких видов.
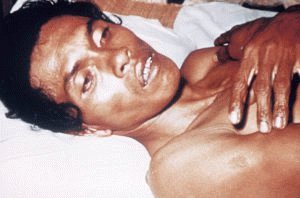
В тяжёлой форме симптомы ярко выражены, не вызывают сомнения в возникновении инфекционного заболевания. Сразу принимаются срочные меры – изоляция и госпитализация. Риску заразиться от больного в основном подвергаются люди из близкого окружения.
У пострадавшего от холеры, но с незначительными признаками, с нетипичным течением болезни редкие рвотные позывы или расстройства желудочно-кишечного тракта не вызывают подозрения в возникновении смертельного недуга. Больной долгое время продолжает находиться в коллективе, интенсивно распространяя инфекцию.
Хронические и здоровые носители являются источниками и распространителями болезни. Холера Эль-Тор – бессимптомная инфекция, способна к длительному носительству. Этот вид бактерии не просто выявить, что осложняет её устранение.
Вода как носитель инфекции – масштабный распространитель, несёт большую опасность, риск массового заражения. Нередко в открытые водоёмы вибрионы холеры попадают сточными водами, длительное время там сохраняются, размножаются. Благоприятная среда для холерного вибриона – вода оптимальной температуры, с необходимой щелочной реакцией, а также загрязнённостью канализационных сбросов.
Пищевые носители болезни – молочные и другие виды продуктов, дары моря из заражённых водоёмов. Пищевые продукты инфицируются руками больных и носителей возбудителя вируса, мухами. Молоко – продукт группы риска, в котором чаще обнаруживали вибрион холеры. В молочнокислых продуктах и при термической обработке вибрион погибает. Несоблюдение правил гигиены, антисанитария способствуют возникновению и распространению инфекции.
Зарождение, проявление и развитие болезни
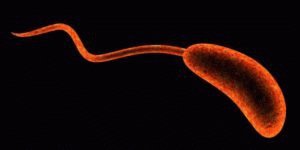
Этиология холеры – подвижность холерного вибриона. С помощью жгутика он свободно перемещается, легко приживается в щелочной питательной среде. Во время размножения и культивации выделяет экзотоксин.
Патогенез холеры – проникновение инфекции через ротовую полость по пищеводу в желудок. Если в этот период не происходит переваривание пищи, в процессе вырабатывая желудочный сок, угнетающий болезнетворные бактерии холеры, то после попадания в кишечник они в слизистой оболочке концентрируются и размножаются. Накапливая микроорганизмы, насыщаясь токсинами, происходит отравление с последующим поражением центральной и вегетативной нервной систем, желудочно-кишечного тракта, почек, печени и других, важных для жизни органов. Экзотоксин заставляет кишечник вырабатывать большое количество жидкости, и когда ею переполнен, начинают сокращаться стенки, вызывая понос, рвоту. Выброс из организма огромного количества жидкости приводит к обезвоживанию организма, выводу солей, что становится причиной полного нарушения работы сердечно-сосудистой системы, сгущения крови и т. д.
Диагностика холеры проводится несколькими методами. Путём посева выявляют наличие вибриона и его вид. Серологическим методом проверяют сопротивляемость иммунитета, определяют антиген холерного вибриона. Плотность плазмы покажет, насколько обезвожен организм.
Лечение и профилактика холеры
Во время обязательной госпитализации клиника ведёт полный контроль над пострадавшими. Врачи наблюдают за состоянием кислотного, водного, солевого баланса, отслеживают действие препаратов, чтобы не допустить передозировки.
Срочные меры по спасению и восстановлению здоровья:
- возмещение воды и соли организму, в зависимости от степени обезвоживания организма;
- приём специально назначенных антибиотиков (в зависимости от вида вибриона, степени обезвоживания);
- приём пробиотиков, пребиотиков, синбиотиков, витаминов.
Вакцинации – лучшие противоэпидемические действия при холере, самый эффективный способ профилактики. В случаях возникновения инфицирования проводят следующие мероприятия в очаге холеры:
- моно- и бивалентные вакцинации, применяемые по эпидемическим показаниям;
- строгий контроль системы водоснабжения;
- соблюдение санитарно – эпидемических норм;
- пятидневное наблюдение за прошедшими курс лечения, трёхразовое бактериологическое обследование;
- постоянное наблюдение за больными;
- профилактика заболевания у контактных больных.