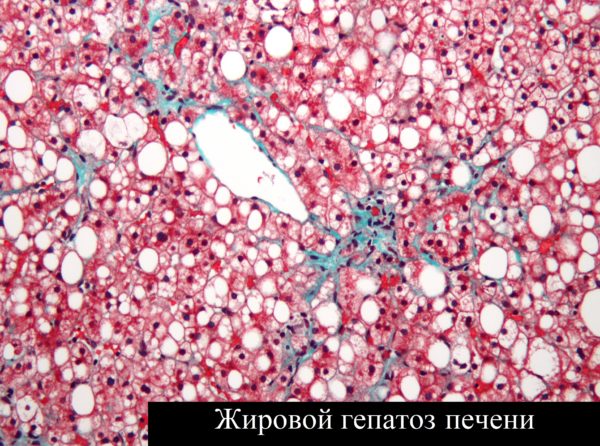
Гепатоз беременных
Гепатоз у беременных женщин в медицинской практике встречается редко. При своевременной диагностике процесс обратим. Гепатоз беременных – это патология печени, которая спровоцирована рядом внешних и внутренних причин. Это не воспаление. Болезнь характеризуется нарушением метаболизма тканей, дистрофией гепатоцитов (клеток органа).
Симптомы и признаки заболевания проявляются у каждого пациента индивидуально. Частой сопутствующей патологией является печёночная недостаточность. Недуг у беременных встречается в 10% зафиксированных случаев. Наиболее подвержены заболеванию женщины с лишним весом. Немалую роль играют наследственность, предрасположенность. Если женщина злоупотребляет алкоголем, риски развития патологии возрастают.
Жировой гепатоз – это состояние печени, при котором жировые клетки заменяют здоровые. Болезнь опасна как для плода, так и для женщины.
Дистрофия – отмирание здоровой печёночной ткани.
Содержание
Почему у беременных диагностируется гепатоз
Состояние вынашивания плода – уязвимый период в жизни женщины. Чаще всего гепатоз формируется во второй половине срока. Но врачи не исключают его появления до указанного времени. Беременность провоцирует перегрузку организма, которая способна нарушить метаболизм. На последних неделях женщину ожидают сбои в работе гепатобилиарной системы.
Печень вырабатывает ферменты, которые необходимы для правильной работы клеток. В случае нарушения жирового обмена отложения начинают скапливаться в тканях. Это приводит к развитию жирового гепатоза.
Если рассматривать статистику, болезнь встречается у одной из 12 тысяч беременных женщин. Медперсонал в родильном отделении фиксируют заболевание раз в три года. Современное оснащение позволяет фиксировать и диагностировать патологию на ранних стадиях, но при условии высокой квалификации врача и своевременного обращения за помощью.
Беременность – нагрузка на организм. Проблема уязвимости женщин актуальна в период вынашивания ребёнка. Все запасные ресурсы направлены на оберегание плода, а не на поддержание функций организма. Кроме того, женщина списывает симптомы на беременность, поэтому не обращается за диагностикой. Смерть наступает с вероятностью 25%.
Впервые заболевание зарегистрировано в 1857 году. В то время патология лечению не поддавалась. Гепатоз не лечился, и пациентка умирала.
Разновидности гепатоза
В зависимости от природы возникновения недуга медицина выделяет несколько типов болезни. При гепатозе клетки органа перестают функционировать. Это способствует развитию печёночной недостаточности.
Основные типы заболевания:
- Холестатический – это наиболее часто встречающий тип патологии. Сопровождается изменением гепатоцитов, которые лишаются функции метаболизма. Вызвано заболеванием гормональной нестабильностью во время вынашивания плода.
- Жировой гепатоз формируется в результате разрушения печени, которая спровоцирована разрастанием рубцовой (жировой) ткани. К предвестникам развития недуга относят ожирение, алкоголизм, нарушение ферментного обмена из-за почечной недостаточности, гормональные сбои.
Острое проявление патологии нуждается в оперативном лечении и может угрожать жизни и здоровью женщины и плода.
Что такое острый гепатоз у беременных
Острый гепатоз беременных формирует три опасных последствия:
- Преджелтушная стадия встречается на третьем триместре и сопровождается усталостью, нестабильностью состояния, тошнотой и зудом. Пациентка жалуется на изжогу и жжение в органах ЖКТ. Никакие препараты не снижают дискомфортных ощущений.
- Желтушная формируется из-за несвоевременно диагностированной предыдущей стадии. Возникает через одну неделю. Симптоматическая картина усиливается, провоцируя приступы рвоты с кровяными жилками. У пациентки наблюдается помутнение слизи и хроническая изжога, которая не поддаётся устранению медицинскими препаратами.
- Терминальная стадия отличается особой опасностью для состояния женщины. Развивается заболевание из-за печёночной недостаточности. Главная причина – ожирение. Симптомы ухудшаются, ко всем недомоганиям добавляются: обильная и регулярная рвота, образование язвенно-эрозивных очагов в ЖКТ.
Тяжёлое состояние при беременности требует экстренной госпитализации с разрешением на начало родовой деятельности. Если печень будущей матери продолжает нормально функционировать и деформации, возникшие в полости органа, незначительны, роженицу наблюдают в стационаре.
Заболевание опасно невозможностью диагностики на ранних стадиях Пагубное воздействие патологии отражается на здоровье матери и на состоянии ребёнка.
Во время беременности в организме женщины происходят неконтролируемые гормональные процессы. Может аномально увеличиваться эстроген, который провоцирует чувствительность к холестазу (состояние, когда нарушен отток желчи). В таком случае увеличиваются риски гибели ребёнка.
Какие появляются симптомы
Чем сильнее симптомы, тем запущеннее стадия. Уровень симптоматической картины зависит от возраста женщины, её здоровья, пагубных привычек и образа жизни. К характеризующим факторам относят и наличие многоплодной беременности. Первые стадии заболевания трудно диагностируемые. Симптомы выражаются слабо и совпадают с проявлениями, которые возникают в период вынашивания плода. У пациентки наблюдаются: изжога, рвота, слабость, сонливость и вялость. Женщина может жаловаться на боли в правом подреберье (как тянущие, так и колющие).
При второй стадии развития патологии пациента указывает на затруднённое сглатывание и нехарактерные боли, возникающие при глотании пищи. Запущенная стадия характеризуется обильной рвотой с кровяными примесями. Приступ тошноты вызывает даже вода.
При лабораторных исследованиях крови обнаруживаются: увеличение уровня щелочной фосфатазы в 10 раз, повышение показателя билирубина, ACT, АТЛ. При получении результатов анализа врач диагностирует железодефицитную анемию, лейкоцитоз и тромбоцитопению.
Последние стадия заболевания проявляются спутанностью сознания (гепатоцитарной дистрофией). Развивается болезнь за девять недель. Женщина умирает из-за обильной кровопотери и преждевременной отслойки плаценты. Чтобы минимизировать риски, врач предлагает роженице провести экстренные преждевременные роды.
Как диагностируют гепатоз у беременных
При обращении женщины в медицинское учреждение врач проводит:
- Первичный осмотр, на котором обращает внимание на желтушность кожных покровов.
- Фиксирование сердцебиения у ребёнка.
- УЗИ брюшной полости и плода.
- Другие исследования для подавления болезненной изжоги.
- Лабораторные исследования крови. Врач смотрит на показатели лейкоцитов, билирубина, глюкозы. О возникновении почечной недостаточности говорит повешенный уровень креатинина и мочевины.
Многие исследования запрещено проводить во время вынашивания плода, поэтому возможности диагностирования сокращаются. После родов за женщиной наблюдают в стационаре, где проводят биопсию пораженного органа. Процедура направлена на то, чтобы взять образец печёночной ткани и установить процент здоровых клеток.
Источники, которые провоцируют гепатоз: вирусные гепатиты, цирроз, печёночная недостаточность.
Чем опасно заболевание
Холестатический (холистический) гепатоз не угрожает смертью пациентке, но влияет на состояние плода. Возникающее осложнение обуславливается индивидуальной предрасположенностью.
Какие осложнения бывают у плода
Помимо угрозы смерти влияние на плод следующее:
- Хроническая гипоксия и кислородное голодание.
- Увеличивается риск выкидыша.
- Формируется фетоплацентраная недостаточность.
- На поздних сроках возникает вероятность излишнего обвития пуповины.
- Обильные послеродовые кровотечения, которые не поддаются никаким способам ликвидации.
Кислородное голодание опасно для ребёнка ранней инвалидизацией. При преждевременных родах младенца помещают в инкубатор и следят за дальнейшим развитием.
Чем лечится гепатоз
Терапия зависит от стадии развития заболевания. Если печень поражена полностью, то врач настаивает на родоразрешении вне зависимости от срока. При серьёзном развитии заболевания лечение направлено на спасение жизни женщины. Плод в большинстве случаев погибает.
При равномерном развитии холестатического гепатоза медики рекомендуют регулярное наблюдение за состоянием роженицы.
Препараты
Если стадия развития разрешает поддержать организм медикаментозно, врачом назначает применение:
- Гепатопротекторов («Урсосан»).
- Антиоксидантов.
- Антацидных средств.
- Медикаментов для нормализации кровообращения плаценты.
Из процедур женщину могут направить на плазмаферез, который представляет собой очищение плазмы от токсинов.
Диета при гепатозе у беременных
Питание – единственная возможность отрегулировать состояние пациентки. Без должных ограничений в еде лечение не поможет. Диета составляется так, чтобы уменьшить нагрузку на ЖКТ и печень. Женщине рекомендуется:
- Исключить диеты, не допускать голодания.
- Увеличить объём потребляемых белков.
- Не есть солёное, жирное.
- Следить за оптимальной температурой блюд.
- Готовить пищу на пару или варить.
- Разбить приемы пищи на 5 раз по 300 мл.
- Следует отказаться от консервированных продуктов, фастфуда, пряных и острых блюд.
- Потреблять минимум полтора литра жидкости в сутки.
Симптомы и стремительность развития зависят от ряда факторов. Клинические рекомендации состоят в наблюдении за пациенткой. Для этого ей необходимо регулярно проходить лабораторные исследования крови и наблюдаться у терапевта. При своевременном лечении гепатоза женщина сохраняет здоровье и жизнь себе и своему малышу.