Болезнь Крона у детей
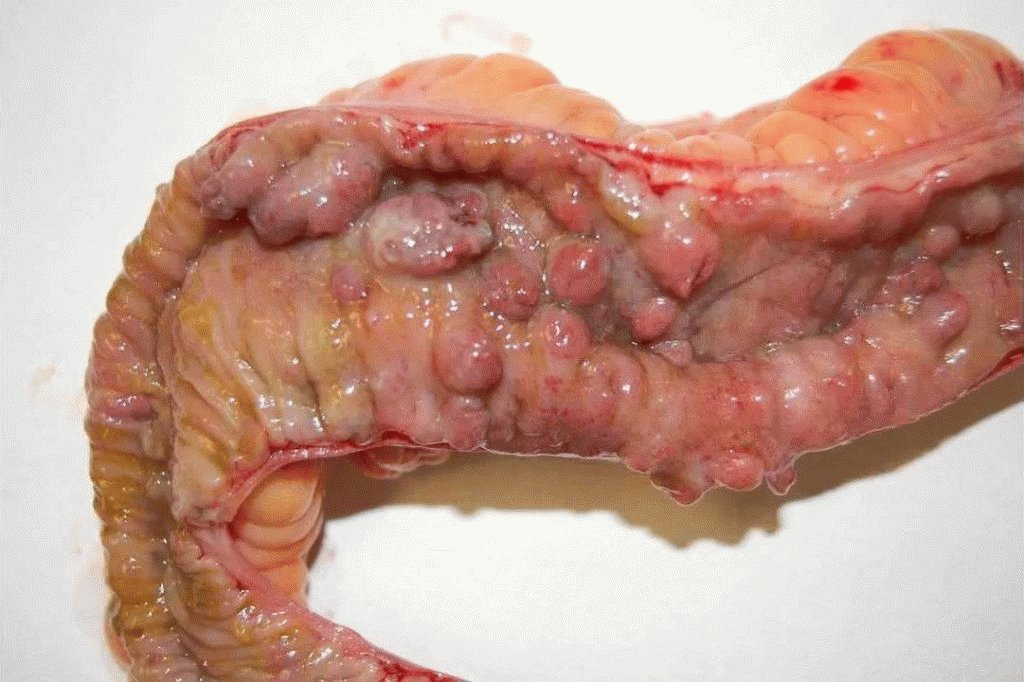
Заболевание хронического прогрессирующего характера с воспалением, захватывающее участки пищеварительного тракта, называется болезнью Крона. Прогрессирование болезни приводит к появлению узелковых образований (гранулём), способных захватывать отделы ЖКТ от ротовой полости до прямой кишки. Трансмуральный характер поражения отличает болезнь от язвенного колита.
Болезнь Крона у детей отмечается в возрасте от 12 лет. Реже заболевание характеризуется в дошкольной возрастной группе. Воспалительный процесс затрагивает отдел тонкого кишечника, двенадцатиперстную и тощую кишки. Диагностировать болезнь на первых этапах сложно.
Содержание
Причины
Определённые причины появления хронического поражения не выявлены. Предположительно патология развивается при следующих факторах:
- Наследственность – характеризуется у ребёнка, если имеются заболевшие близкие родственники.
- Сбой в работе иммунной системы – превышение показателей Т-лимфоцитов и антител к кишечной палочке, белку молочного происхождения, липополисахаридам, что приводит к иммунному ответу организма. На этом фоне появляется воспаление с узелковыми образованиями.
- Инфекционные процессы – патогенные микроорганизмы приводят к изменениям стенок органов пищеварительной системы.
Влияют на пищеварительный тракт следующие причины:
- ослабленный иммунитет ребёнка;
- дисбактериоз;
- аллергические реакции на продукты;
- пребывание в неблагоприятных экологических условиях;
- рацион включает нездоровую пищу;
- инфекции, приводящие к истощению;
- перенесённая корь;
- побочные проявления медикаментов.
Появление болезни провоцирует единственная причина либо сразу ряд источников. Классифицируется в зависимости от места распространения поражения и развивается в форме:
- поражение тонкого кишечника – терминальный илеит;
- очаг воспаления в толстом кишечнике – колит;
- воспалительный процесс охватывает толстый и тонкий кишечник – илеоколит;
- локализация в прямой кишке и анусе – аноректальный.
Патология протекает волнообразно, с обострениями и ремиссией.
Симптоматика
Болезнь характеризуется медленным развитием, достигающим трёх лет. Чем больше поражений на слизистой кишечника, тем острее и тяжелее проявляются симптомы. Бессимптомное протекание осложняет диагностирование раннего появления.
Фазы протекания:
- Инфильтрация – характеризуется изменением рисунка сосудистой поверхности, скоплением клеток в подслизистом слое. Кишка покрывается эрозиями.
- Этап изъявления – эрозии углубляются, становятся язвами, которые затрагивают мышечный слой. Соединение язв происходит трещинами, поражённый участок утолщается и отекает, просвет уменьшается.
- Этап рубцевания – язвы, заживая, образуют рубцы, что приводит к деформации и уменьшению кишечного просвета. Фаза необратимая.
Клинические симптомы у детей характеризуются следующими проявлениями:
- Учащённый жидкий стул (диарея), частота которого больше десяти раз. Объём, кратность стула зависит от участка очага поражения: чем выше поражён пищеварительный тракт, тем более выражен понос. В кале присутствуют кровяные сгустки. Гранулематозный процесс тонкого кишечника приводит к нарушению всасывания питательных компонентов, что приводит к снижению веса ребёнка. У грудничка в каловых массах присутствует слизь, гной.
- Болевые спазмы в животе. Ранние стадии характеризуются нерегулярными, неострыми болями. Когда болезнь прогрессирует, спазмы становятся резкими, схваткообразными и сопровождают выход кала, приём пищи. Боль возникает на фоне сужения кишечного просвета.
- Вздутие живота.
- Поражение слизистого слоя желудка сопровождается тошнотой, рвотными позывами, чувством тяжести.
- Слабость, незначительное повышение температуры, потеря аппетита.
Сильное кишечное поражение характеризуется острым животом, ребёнок подлежит госпитализации.
Внекишечные проявления болезни:
- воспаление и болезненность суставов;
- афтозный стоматит – поражение слизистой поверхности рта;
- воспаления глазных оболочек, увеит, иридоциклит;
- поражение желчных путей приводит к воспалительным процессам, застою желчи.
Недостаток питательных веществ ведёт к гиповитаминозам, дефициту микроэлементов, изменяется электролитный кровяной состав. На этом фоне характерна отёчность, сосудистые расстройства. При болезни дети теряют массу тела, наблюдается отставание полового и физического развития, резко повышается температура, болезненный дискомфорт в суставах.
Развитие гепатитов, болезни глаз, рта и кожи (экземы, язвы, дерматиты) считаются признаками внекишечного развития заболевания. Если воспалительное течение началось в грудном возрасте, внекишечные симптомы проявятся в семилетнем возрасте.
Болезнь Крона носит неспецифический гранулематозный хронический характер и приводит к осложнениям. Характерно наличие свищей, трещин вокруг ануса, абсцессы и кишечная непроходимость. Возможно прободение кишечной стенки, перитонит, токсическая дилатация (аномальное расширение тонкой кишки). На фоне болезни возникает микронефролитиаз почек – развитие патологии приводит к оседанию солей или камней в органе.
Диагностирование
Перед постановкой диагноза производится опрос пациента и родителей. Диагностику начинают с осмотра ребёнка, лабораторных и инструментальных обследований. Даже если заболевание носит генетический характер, дополнительные исследования все равно назначаются.
Для подтверждения диагноза сдаётся кровь, каловые массы, моча. При болезни Крона выявляется низкий гемоглобин, повышенный показатель лейкоцитов и высокий СОЭ. Биохимическое исследование выявляет повышение фибриногена, снижение альбумина на фоне возрастания реактивного белка, щелочную фосфатазу. Уменьшатся фолиевая кислота и витамин B12. Иммунологический тест определяет рост иммуноглобулина, иммунных комплексов.
Изучение мочи показывает присутствие белка и крови. Каловые массы содержат кровяные сгустки, эпителий, бактериальные инфекции и гельминтозы. Производится бактериальный посев. Определяется уровень кальпротектина.
Инструментальное исследование
Для определения патологического процесса назначаются следующие обследования:
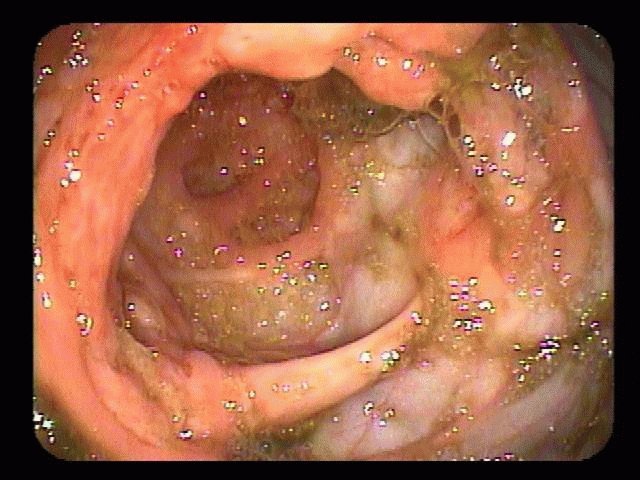
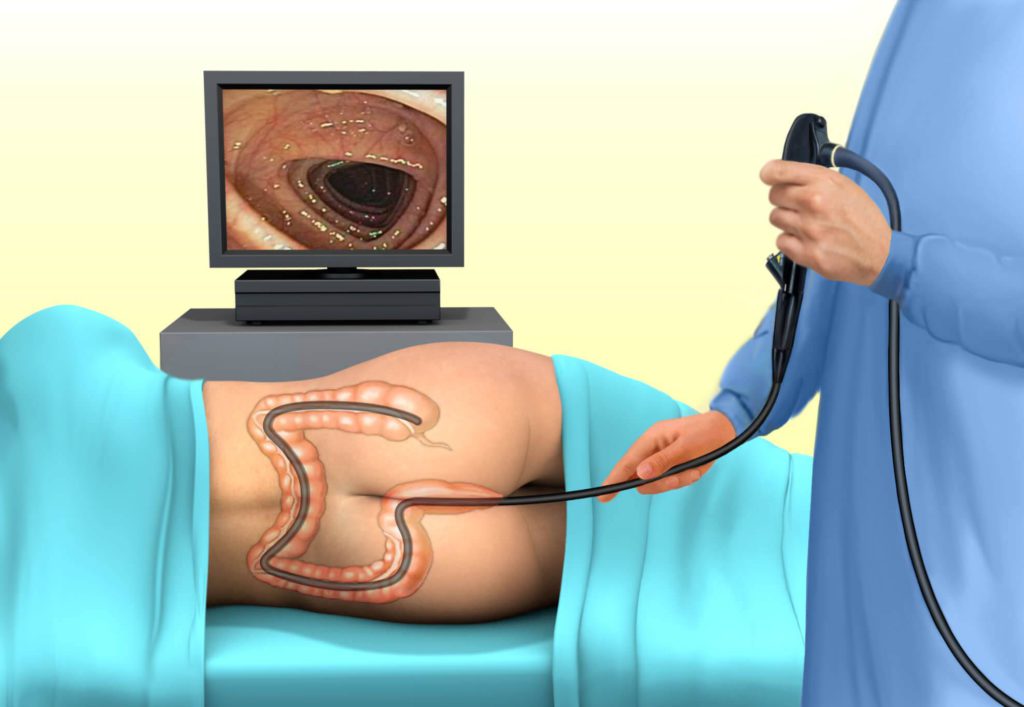
- Колоноскопия – метод позволяет изучить присутствие патологии толстого кишечника, получить материал для биопсии. Эндоскоп вводится через анус, проходит по прямой кишке. Требуется приготовиться к колоноскопии. За три дня до обследования назначается диета. Вечером принимается слабительное или ставится очищающая клизма. Детям процедуру проводят с наркозом. Не проводят при сердечной недостаточности, перитоните, проблемах свёртываемости крови.
- Рентген с контрастным веществом позволяет полностью изучить кишечник, выявить расширения и прободение, присутствие язв.
- КТ позволяет получить изображение таза, брюшной полости. Использование компьютерной томографии позволяет выявить перфорацию, абсцессы. Результат помогает провести дренирование абсцесса, не допустить осложнений.
- УЗИ определяет свищи, увеличенные лимфоузлы, кишечную непроходимость.
- МРТ.
- ФГДС.
Диагностические методы назначает врач – гастроэнтеролог. Схема подбирается индивидуально с учётом симптомов, возраста, проявлений. Проявления болезни Крона схожи с неспецифическим язвенным колитом. Определяются отличия в болевом синдроме, поражении прямой кишки, объёмом кала.
Терапия
Болезнь относится к категории неизлечимых, так как невозможно установить фактор, влияющий на развитие заболевания. Врачи разработали методики, не допускающие распространения патологии. Лечение проводится консервативным или хирургическим путём. Подросткам требуется психологическая помощь в адаптации к новым условиям жизни.
Консервативная терапия проходит следующими способами:
- Снятие симптомов медикаментами. Патогенез и этиология заболевания не изучена до конца. Составлен протокол оказания помощи детям, который содержит перечень лекарственных средств, направленных на иммунитет, воспалительный процесс, инфекции. Назначение медикаментов зависит от состояния пациента. Если развитие поражения не относится к серьёзным, назначают препараты противовоспалительные с аминосалицилатами, антибактериальные, противомикробные, глюкокортикостероиды и иммунодепрессанты. Симптом выраженного характера лечится совместно с противодиарейными лекарствами, назначаются ферменты, энтерособенты и поливитамины, спазмолитики, пробиотики.
- Диетическое питание. Предписывается щадящий и дробный рацион, исключающий твердые, крупные куски, которые приводят к травматизму слизистой пищеварительного тракта. Блюда запекаются, тушатся, варятся, подвергаются паровой обработке. Питание во время обострения вводится парентерально.
В период ухудшения состояния показана госпитализация. Без обострения рекомендован щадящий режим с небольшими нагрузками. Лечение назначается с учётом возраста ребёнка, протекания патологии.
Хирургическое вмешательство
Диагностика на ранних этапах протекания болезни Крона наблюдается редко. Чаще обследование проходит на стадии осложнения, среди которых:
- развитие острой формы кишечной непроходимости на фоне стеноза;
- воспаление гнойного характера со свищами, фистулами;
- перфорация;
- серьёзное внутреннее кровотечение, которое не остановить медикаментозными препаратами;
- повреждения стенок кишечника после неграмотного лечения, приводящего к отставанию в развитии больного.
В этих случаях показана операция, направленная на удаление повреждённого участка. После иссечения проводится соединение концов кишечника или пластика. Детская операция не купирует болезнь полностью. После хирургического вмешательства назначается комплексное лечение.
Прогноз
Болезнь Крона неизлечима, хроническая форма не даёт шанса на выздоровление. Прогноз жизни благоприятный при соблюдении диетического питания пожизненно. Родителям не стоит нарушать клинические рекомендации. Иначе продолжительная ремиссия перейдет в острую стадию, разовьются осложнения, что создаст угрозу жизни ребёнка.
Предупредить заболевание сложно, в профилактических мерах рекомендовано избегать кишечных инфекций, не затягивать с лечением воспалительных процессов пищеварительного тракта. Укрепление иммунной системы ребёнка позволит избежать тяжелых последствий. Назначенные обследования требуется проходить регулярно.