Реактивный гепатит
Статистика говорит, что 30% населения имеют патологии печени. В том числе и реактивный гепатит.
Реактивный гепатит – это патология печени, при которой в паренхиматозном органе развиваются воспалительный и дистрофический процессы. Он считается симптомом другого заболевания, поэтому носит название «реактивный неспецифический гепатит». Это вторичный признак, который развивается на фоне другой патологии. Причиной заболевания становится неправильная работа ЖКТ, инфекционное или токсикологическое действие на организм.
Код по МКБ-10 К75.
Реактивный гепатит – это вторичное диффузное поражение печени, вторая стадия развития воспалительных процессов. При этом гепатоциты медленно разрушаются. На месте разрушенных клеток печени развивается соединительная ткань.
Определение «неспецифический гепатит» стало использоваться в 50-х годах. Им обозначают нарушения, которые развиваются в печени при патологиях других органов.
Неспецифический гепатит проявляется как реакция на сбои в других системах. В результате жизнедеятельности бактерий и вирусов выделяются токсичные вещества. Печень перестает справляться с функциями.
Содержание
Клиническая картина
Основные клинические проявления – слабость, боль и увеличение печени.
Провоцирующие факторы
Часто реактивный гепатит провоцируют:
- Неправильная работа ЖКТ.
- Патологии желчного пузыря и его протоков.
- Болезни эндокринной системы.
- Раковые опухоли, отравления.
- Полостные операции.
- Ожоги.
- Инфекционные заболевания.
- Нарушения в системе крови.
- Нарушения в соединительной ткани.
Отрицательно сказывается наличие вредных привычек. Развитие патологии зависит от болезни, послужившей причиной. Патология – неинфекционного характера, не заразна.
Проявления
Гепатит опасен тем, что протекает бессимптомно. Первичные симптомы схожи с проявлением респираторной инфекции, потому порой остаются без внимания. Пациенты жалуются на тошноту, рвоту, моча приобретает тёмный оттенок, а кал обесцвечивается. Зафиксированы жалобы на потерю аппетита и боль в области печени.
Для тяжёлых форм характерно появление жёлтого цвета кожи и слизистых, при употреблении пищи появляется горький привкус во рту. Далее симптоматика исчезает, патология перетекает в хроническую форму.
Проявления у детей
У детей болезнь протекает, как и у взрослых. Различается причинами возникновения. Случаются приступы агрессии, сонливость и изменения в настроении. Признаки характерны и для других болезней.
Осложнённый анамнез
У детей вызвать неспецифический гепатит могут такие заболевания:
- Анемия, лейкоз.
- Сахарный диабет.
- Воспаления щитовидной железы.
- Артрит.
- Нарушения работы желудочно-кишечного тракта.
- Гельминтоз.
Специфика симптомов
Специфические проявления у детей:
- Аллергия.
- Патология лёгких.
- Нарушения нервной системы.
- Сбой эндокринной системы.
У грудничков симптоматика схожа с отравлением. Появляется рвота с примесью желчи, отторжение еды, повышенная температура тела, плач и нарушения сна.
Особенности лечения
Детей часто помещают в стационар под круглосуточное наблюдение врачей.
Для лечения детей применяют безопасные препараты, подходящие возрасту. В тяжёлых случаях для ускорения выведения токсинов используют растворы, которые вводят с помощью капельниц.
У беременных
Наличие данного синдрома у беременных выявляется при плановых осмотрах в женской консультации. Особенности патологии в период беременности мало изучены. Во время беременности сопротивляемость защитных сил организма мала, поэтому 90% случаев перетекает в хроническую форму.
Лечение при лёгких формах откладывается до рождения ребёнка – препараты, используемые для терапии, обуславливают тератогенное действие на плод. В тяжёлых случаях возможно проведение курса лечения. Беременность удаётся сохранить на поздних сроках. На ранних стадиях часто возникают показания к проведению искусственного прерывания.
Такая форма гепатита не передаётся, у ребёнка обнаружена не будет.
Диагностика
Выявление причины осложняется, так как неспецифический гепатит не считается отдельным заболеванием, а лишь симптомом патологии. Главная цель диагностики – выявить и устранить первичную патологию.
Реактивный гепатит ставится методом исключения. Во время диагностики проводят исследования для исключения первичного гепатита. Если ставится диагноз специфический гепатит, то схема лечения будет выбрана неправильно. Из-за этого заболевание может прогрессировать, а время окажется упущено.
При обращении к врачу сначала проводится внешний осмотр и сбор анамнеза. Уточняются перенесённые заболевания. После установления факта, что гепатит развился на фоне другой патологии, проводят:
- Рентген.
- Ультразвуковое исследование паренхиматозного органа и других органов пищеварительной системы.
- Исследования на другие формы гепатита.
- Биохимию печени.
На УЗИ будут видны поражения печени, характерные для всех видов гепатита. Также проводят лабораторные исследования – ОАК, ОАМ, биохимию крови, исследование крови на билирубин и ферменты.
После получения результатов специалист ставит диагноз и назначает лечение.
Хронический гепатит
Часто хронический гепатит появляется после перенесения заболевания в лёгкой форме.
Выделяют несколько видов:
- Холестатический.
- Аутоиммунный.
- Активный при болезни Вильсона-Коновалова.
Часто причиной патологии становится вирусная инфекция.
Лечение
При постановке диагноза пациента наблюдают гепатолог, инфекционист и гастроэнтеролог. Лечение направлено на устранение первопричины. Для этого используется терапия, специфичная для выявленного заболевания.
Госпитализация
Чаще всего больной не нуждается в госпитализации. В большинстве случаев гепатит легко поддаётся лечению, исход при этом благоприятный. Орган восстанавливается, и возникшие нарушения полностью пропадают.
Гепатит, вызванный употреблением алкоголя или медикаментов, быстро прогрессирует и проводит к необратимым изменениям. Самыми опасными могут стать цирроз и раковые образования.
Вывод токсинов
В период лечения проводится полное очищение организма от токсинов с помощью энтеросорбентов. Употребление алкоголя исключено. Для защиты гепатоцитов назначаются препараты группы гепатопротекторов. В схему лечения включают пробиотики, витаминные комплексы и противовирусные препараты.
Желчегонные средства назначают для стимулирования вывода желчи. Вместе с ней выводятся токсичные вещества. Точная схема расписывается врачом для каждого пациента индивидуально.
Постельный режим
На время лечения пациенту необходим полный покой, а именно постельный режим. Отсутствие стресса и физических нагрузок. Ограничить пребывание на солнце.
Гепатопротекторы
Гепатопротекторы – это группа лекарственных средств, стимулирующих восстановление гепатоцитов. То есть функции печени приходят в норму:
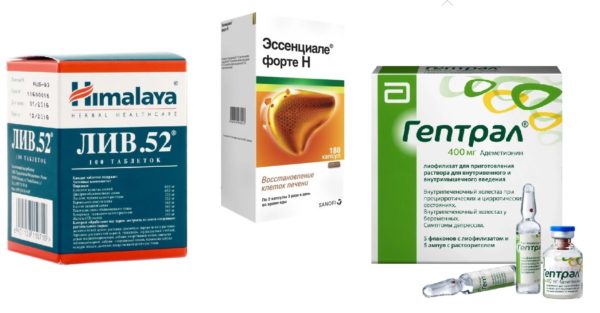
- Лив-52. В составе – растительные компоненты. Обладает широким спектром действия. Помогает органу перерабатывать токсины. Положительно влияет на восстанавливающую способность печени.
- Эссенциале форте. Обладает мебраностабилизирующим и гепатопротективным действием. Фосфолипиды встраиваются в разрушенные гепатоциты, и защитная функция печени восстанавливается.
- Гептрал. Оказывает антиоксидантное, регенерирующее и детоксицирующее действие. В состав входит адеметионин, который оказывает положительное влияние на рост клеток печени. Участвует в образовании серотонина и выведении токсичных веществ. Адеметионин образуется в печени, но при патологиях печени синтез вещества уменьшается. Гептрал увеличивает образование вещества и фосфолипидов. Лекарственный препарат применяют при алкогольных и медикаментозных гепатитах.
Противовирусные
В медицинской практике используют Рибавирин и Интерферон.
- Рибавирин. Является синтетическим препаратом с широким спектром действия. Останавливает репродукцию вируса с минимальными последствиями для организма пациента. Имеет среднюю биодоступность, равную 45%.
- Интерферон. Препарат обладает противовирусным, антимикробным и иммуномодулирующим действием.
Энтеросорбенты
Ускоряют процесс выведения ядов из организма. Чаще всего используют активированный уголь и Полисорб.
Желчегонные
- Холензим. Положительно влияет на процессы переработки и всасывания пищи, уменьшает болевые ощущения и восстанавливает аппетит.
- Холосас. Лекарственное средство состоит из растительных компонентов. Положительно влияет на пищеварение и функции печени, нормализует отток желчи.
Диета
Во время терапии специалисты рекомендуют придерживаться щадящей диеты. Пациентам с тяжёлыми случаями она нужна до конца жизни. Больным с нарушениями печени подходит диетический стол №5. Пищу готовят путём запекания, отваривания, тушения или приготовления на пару. Основа рациона – свежие овощи, фрукты, бобовые.
Разрешается кушать легкоусвояемые сорта мяса (курица, кролик). Употребление жирной, жареной пищи, копчёных продукты и консервов запрещено. Свежий хлеб, слоёное тесто, сало, шоколад, жирные сливки, сметана также под запретом.
В разгрузочные дни допустимо употребление овощей или фруктов. Порции должны быть маленькими. Число приёмов пищи в день должно доходить до 6. Выпивать 2 литра жидкости в день.
Людям, работающим в химической промышленности, употреблять молочные продукты каждый день.
При соблюдении рекомендаций нагрузка на печень уменьшается, и это способствует скорейшему восстановлению функций органа. Отклонения от диеты приводят к появлению болевых ощущений.
Прогноз
Для большинства заболевших гепатит заканчивается без последствий. Все зависит от вовремя проведенной диагностики и лечения. В 75% случаев печень хорошо поддаётся восстановлению, так как обладает способностью к регенерации. У детей код по МКБ – 10 К 75.2.
У детей процесс выздоровления протекает медленнее, чем у взрослых, так как применение некоторых препаратов противопоказано по возрасту. Но развитие хронической стадии у детей минимально.
При тяжёлых формах появляются серьёзные необратимые последствия.
Профилактика
Специфических для данного заболевания мер профилактики не существует. Чтобы обезопасить себя от болезни, проходите медицинские осмотры. Также придерживайтесь общих правил безопасности:
- Откажитесь от вредных привычек.
- Следуйте рекомендациям лечащего врача.
- При работе с ядовитыми веществами соблюдайте технику безопасности.
- Не пренебрегайте медицинскими осмотрами.
- Действуйте согласно правилам безопасности.
Лечение назначает врач. Не подбирайте средства самостоятельно! При появлении симптомов болезни обратитесь к специалисту.