Гемолитическая желтуха
Желтуха не является самостоятельным заболеванием. Это комплекс симптомов, который проявляется на фоне развития патологического процесса. Конкретно гемолитическая желтуха связана с процессом разрушения эритроцитов. Источник проблемы находится в системе кроветворения, а желтуха – ответная реакция организма. Патогенез заболевания заключается в неспособности гепатоцитов извлечь чрезмерное количество несвязанного свободного билирубина.
Билирубин – желчный пигмент – является индикатором некорректного функционирования печени, селезёнки, желчного пузыря. Изменение концентрации указывает на патологии органов.
Гемолитическая желтуха – это патологическое состояние, связанное с увеличением уровня билирубина в крови. Избыток элемента накапливается в тканях, происходит окрашивание кожных покровов, слизистых оболочек в жёлтый цвет. Синдром развивается на фоне ускоренного распада эритроцитов с образованием большого количества билирубина, который не успевает извлекаться клетками печени.
Содержание
Патогенез
Механизм развития патологии напрямую связан с жизнедеятельностью и функционированием эритроцитов.
- Красные кровяные тельца доставляют кислород органам и тканям. Процесс транспортировки обеспечивается гемоглобином.
- Каждый эритроцит подвергается гемолизу через 120 суток. Освободившийся гемоглобин в результате сложных химических реакций превращается в билирубин – оранжевый пигмент. Первоначально является токсичным, свободным и не растворяется в воде. В комплексе с альбумином передвигается по кровеносному руслу.
- Далее билирубин транспортируется на поверхность печени, где связывается с глюкуроновой кислотой и становится водорастворимым.
- Попадает в желчный пузырь, далее по протокам – в кишечник. Происходит разрыв связи с глюкуроновой кислотой. Под воздействием ферментов преобразуется в уробилиноген. Попадая в толстый кишечник, в процессе окисления превращается в стеркобилин и выводится вместе с калом.
- Другая часть с потоком крови транспортируется в почки и выходит из организма с мочой.
Типы билирубина
В крови циркулирует в 2 состояниях:
- Непрямой образуется после разрушения эритроцитов. В норме концентрация не превышает 17 мкмоль/л.
- Прямой. После связывания с глюкуроновой кислотой теряет токсические свойства, становится водорастворимым и может выводиться из организма. Допустимая концентрация – до 2,5 мкмоль/л.
Общий билирубин – 20 мкмоль/л.
Гипербилирубинемия – это следствие изменения баланса между скоростью формирования и скоростью выведения билирубина.
Разновидность желтухи
В зависимости от первопричины патологии, провоцирующей накопление билирубина, существуют следующие виды желтухи:
- Гемолитическая желтуха. Причина – увеличение скорости распада эритроцитов и поступление в кровь большого объёма несвязанного билирубина.
- Паренхиматозная желтуха развивается из-за нарушения функциональных процессов в клетках печени, при вирусном гепатите, отравлениях ядами гепатотоксического воздействия. Анализ крови отображает повышение общего билирубина.
- Подпечёночная желтуха возникает в связи с нарушением свободного прохождения желчи. При механической желтухе происходит сужение желчных протоков, что приводит к повышению концентрации прямого билирубина в крови.
Причины развития гемолитической желтухи
При гемолитической желтухе в крови преобладает непрямой билирубин. Синдром бывает как врождённым, так и приобретённым.
Выделяют следующие причины развития патологии:
- Врождённые дефекты строения красных кровяных телец и гемоглобина. Распад эритроцитов обусловлен наличием генетических заболеваний: талассемии, серповидно-клеточной анемии.
- Наличие инфекционных заболеваний – малярия, лептоспироз, сепсис.
- Эритроциты разрушаются под воздействием токсических веществ: свинца, мышьяка, фосфора, нитробензола, сероводорода и змеиного яда.
- Разрушение красных кровяных телец происходит в результате механического воздействия. Например, из-за сбоев в работе протезов сердечных клапанов.
- Распад элементов крови связан с обширными гематомами, кровоизлияниями и инфарктами. Развитие желтухи провоцируют факторы: гемоторакс, обширные желудочно-кишечные кровотечения, инсульты, повреждение печени, лёгких, лёгочный инфаркт.
- Пернициозная, или В12-дефицитная, анемия.
Патологический гемолиз с возникновением гемолитической желтухи может проявляться при злокачественных образованиях, лейкозах. Разрушающее действие на эритроциты оказывает радиация.
Желтуха новорождённых
Надпечёночная желтуха у детей грудного возраста бывает физиологической и патологической. Физиологическая желтушка самостоятельно проходит и не требует лечения. У новорождённых появляется на 3-4 сутки, не влияет на состояние ребёнка. Синдром развивается из-за незрелости органов, отвечающих за переработку билирубина:
- самостоятельно проходит к третьей неделе жизни;
- размер печени и селезёнки не изменяется;
- кал и моча обычного цвета;
- значения эритроцитов, гемоглобина и ретикулоцитов в анализе крови соответствуют норме.
Симптоматика
При желтухе патологического характера:
- происходит увеличение селезёнки и печени;
- наблюдается обесцвечивание кала;
- моча приобретает тёмный цвет;
- кожа самопроизвольно покрывается синяками и точечными кровоизлияниями.
Причинно-следственная связь
Причины возникновения патологической желтухи:
- наличие несовместимости по группе крови;
- врождённые дефекты печени и желчного пузыря;
- гормональный дисбаланс;
- патологии кишечника;
- резус-конфликт.
Синдром влияет на общее состояние младенца. Новорождённый много спит, снижается сосательный рефлекс, могут появиться судороги.
Превышение несвязанного билирубина способствует развитию ядерной желтухи. Он может проникать в нервную систему и накапливаться в клетках головного мозга.
Клиническая картина
Клинические проявления:
- апатия;
- вялость;
- сонливость;
- пониженный сосательный рефлекс;
- рвота;
- частые срыгивания;
- выпячивание большого родничка;
- тремор рук;
- отсутствие реакции на звук;
- апноэ;
- судороги.
Возможные осложнения
Ядерная желтуха провоцирует развитие осложнений:
- детский церебральный паралич;
- снижение мышечной силы;
- глухота;
- задержка развития.
Желтухе подвержены дети, родившиеся раньше срока. На развитие патологического состояния у ребёнка влияют болезни матери в период беременности.
Систематизация гемолитической желтухи
Гемолитическая желтуха систематизируется с учётом этиологических факторов, которые способствовали развитию патологического гемолиза. Выявление причины позволяет выбрать подходящую методику лечения. Надпечёночные желтухи подразделяются следующим образом:
- Корпускулярная развивается вследствие генетических аномалий, биохимических дефектов строения эритроцитов. Терапия направлена на устранение сопутствующих симптомов.
- Экстракорпускулярная желтуха. Разрушение красных клеток крови происходит под воздействием внешних причин – ядов, токсинов, механических повреждений.
- Геморрагическая желтуха происходит на месте кровоизлияния. Провоцируется травмами. Принятие превентивных мер предупредит развитие дополнительных осложнений.
Проявления гемолитической желтухи
Для желтухи характерно наличие симптомокомплекса патологий печёночного типа:
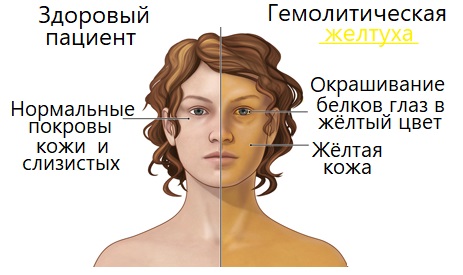
- основной симптом – бледный кожный покров в сочетании с лимонно-жёлтым пигментом эпидермиса;
- пожелтение глазных белков;
- тёмная моча;
- гепатомегалия;
- изменяется цвет кала;
- болевые ощущения в правом подреберье;
- диспепсические расстройства;
- увеличение пищеводных вен;
- наличие венозной сетки на животе.
При желтухе наблюдается последовательность окрашивания кожи и слизистых оболочек. В первую очередь – слизистый покров, а именно глазная склера, затем – нёбо. Кожа приобретает жёлтую пигментацию в последнюю очередь.
Симптоматика при обострении
Период обострения характеризуется появлением дополнительных симптомов:
- повышение температуры до 38-39 градусов;
- головная боль;
- мышечное напряжение;
- усиление болевого синдрома под левым ребром из-за увеличения размеров селезёнки;
- снижение концентрации гемоглобина.
Проявления отравления
При отравлении медикаментами или химическими веществами наблюдается:
- нарушения сознания;
- учащённое сердцебиение;
- понижение артериального давления;
- сбои дыхания;
- мочевыделительные нарушения.
Диагностика
Клиника патологического процесса способствует быстрой постановке диагноза. При визуальном осмотре врач фиксирует изменение окраски кожных покровов. Дальнейшая диагностика направлена на выявление источника заболевания. Для этого используются инструментальные методы и лабораторные исследования:
- Назначение общего анализа крови. При расшифровке результата наблюдается сниженный уровень гемоглобина и красных кровяных телец в сочетании с увеличением ретикулоцитов. Наличие специфических клеток – сфероцитов, серповидных эритроцитов, поможет установить тип анемии. Лейкоцитоз появляется при аутоиммунных заболеваниях и в период обострения
- Биохимия крови – повышение уровня свободного билирубина, что позволяет определить стадию заболевания. Учитывается общий билирубин:
- до 80 мкмоль/л – лёгкая;
- 80-150 – средняя;
- более 150 – тяжёлая.
- Ультразвуковое исследование органов брюшной полости.
- Общий анализ мочи показывает увеличение уробилина и стеркобилиногена. Моча тёмного цвета.
- Копрограмма – увеличение стеркобилина. Кал тёмно-бурого цвета.
- Тест Кумбса определяет наличие антител к красным кровяным тельцам.
- Пункция костного мозга.
АСТ, АЛТ и холестерин соответствуют норме. Анализы крови фиксируют увеличение несвязанного билирубина на фоне нормальной концентрации прямого билирубина.
Чтобы оценить состояние печени, выполняется холангиопанкреатография, компьютерная и магнитно-резонансная томография. Холангиопанкреатография определяет проходимость желчных протоков с использованием контрастных веществ. Исследование необходимо, чтобы исключить наличие механической желтухи.
Для постановки правильного диагноза используют дифференциальный метод, чтобы исключить сходные по проявлениям другие виды желтухи. Заболевания, ставшие причиной развития гипербилирубинемии – опухоль печени, мононуклеоз, гепатит, лептоспироз.
Гастроэнтеролог, если имеются показания, направляет пациента на консультацию к профильным специалистам:
- гематологу;
- инфекционисту;
- онкологу;
- гепатологу;
- токсикологу;
- анестезиологу-реаниматологу;
- абдоминальному хирургу;
- генетику.
Лечение
Клинические рекомендации направлены на устранение первоисточника, запустившего механизм развития желтухи. Лечение надпечёночной разновидности осуществляется с использованием терапевтических методов в сочетании со сбалансированным рационом питания.
Сбалансированное питание
Противопоказано употребление жареных, маринованных, пряных и жирных блюд, копчёностей, пищи с повышенным содержанием каротина и грубых волокон.
Разрешаются:
- нежирные молочные продукты;
- каши;
- рыба и мясо нежирных сортов;
- подсушенный хлеб;
- кисель;
- компот;
- макароны из пшеницы твёрдых сортов;
- овощи тушёные или приготовленные на пару.
Терапевтическое воздействие
С учётом факторов развития гемолитической желтухи применяют следующую схему терапии:
- Если толчком к развитию желтухи послужило аутоиммунное заболевание, назначаются кортикостероидные препараты.
- Применение гемостатических лекарственных средств для предотвращения спонтанных кровотечений.
- Антибактериальные лекарства применяются при наличии бактериальных инфекций. С осторожностью назначаются антибиотики группы цефалоспоринов, амфениколов и сульфаниламидов.
- Назначение мочегонных препаратов.
- Использование инфузионного метода лечения рекомендовано при воздействии токсических веществ. Введение солевых растворов сочетается с использованием энтеросорбентов, антидотов для связывания ядовитых компонентов.
- Применение гепатопротекторов.
- В сочетании с диетическим питанием назначаются ферменты, витаминные комплексы.
- Светолечение используется для понижения уровня гипербилирубинемии. При воздействии лучей происходит переход билирубина в водорастворимое состояние и последующее выведение из организма.
- Переливание крови производится при высоком уровне билирубина.
- Хирургическое удаление селезёнки выполняется при генетических отклонениях в строении и биохимических показателях эритроцитов.
На этапе обострения надпечёночной желтухи проводить лечение требуется в стационаре под постоянным врачебным контролем. Необходимость обусловлена своевременным выявлением изменений концентрации билирубина.
Хирургическое вмешательство
Хирургическая терапия применяется редко. Использование народных методов лечения осуществляется в сочетании с традиционной медициной. При приготовлении средств используются:
- ламинария;
- расторопша;
- лопух;
- щавель;
- одуванчик – цветки и корни;
- сок моркови;
- сок огурца;
- сок сельдерея и петрушки.
Народные рецепты применяют только с согласия врача.
Прогноз и профилактические меры
Для надпечёночных проявлений гемолитической анемии причинами развития являются наследственные заболевания. Полное устранение проблемы происходит у больных при отсутствии осложнений и сохранении функциональности печени.
Гемолитическая желтуха опасна для беременных женщин. Развитие состояния увеличивает риск патологий у ребёнка.
Диагностирование болезни на ранних стадиях способствует благоприятному исходу терапии.
Устранение первопричины синдрома, диета, приём витаминов способствуют установлению физиологического гемолиза и понижают уровень билирубина.
Профилактических мер для гемолитической желтухи не существует. Чтобы предупредить развитие патологии, необходимо следовать общим правилам, проходить профилактические осмотры, сдавать анализы.