Механическая желтуха
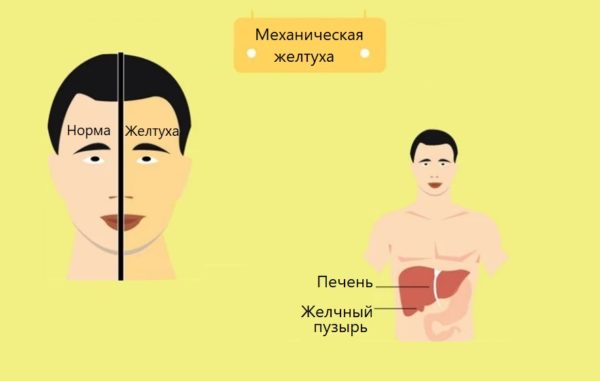
Механическая желтуха – это патология, при которой происходит нарушение оттока желчи по желчным путям в двенадцатиперстную кишку из-за механических препятствий. Она опасна и бывает двух видов – опухолевого и неопухолевого происхождения.
Механическая желтуха (застойная) у взрослых имеет код по МКБ-10 К83.1. Неуточнённая – R17.
Содержание
Коротко о главном
Механическая непроходимость возникает на фоне других патологий. Для механической желтухи характерен жёлтый цвет кожных покровов и слизистых. Моча темнеет, кал обесцвечивается, появляется зуд и болевые ощущения в области живота.
Болезнь быстро прогрессирует и приводит к почечной или печёночной недостаточности и другим патологиям. При тяжёлой степени тяжести и отсутствии адекватного лечения возможен смертельный исход.
Этиология различна. Часто паренхиматозная желтуха становится следствием жёлчнокаменной болезни (жкб) или опухолей. Согласно статистике, она часто диагностируется у лиц женского пола (82%). Опухолевая обструкция желчных путей чаще наблюдается у мужчин (54%). В 20% случаев у женщин причиной патологии становятся желчные камни.
Факультетская хирургия – это раздел хирургии, изучающий синдромальные, хирургические болезни абдоминального и общего профиля.
Госпитальная хирургия является продолжением факультетской хирургии, но с добавлением сердечно-сосудистых заболеваний.
Причины
Этиология возникновения может быть различной. Классификация:
- Пороки развития билиарной системы.
- Доброкачественные изменения в билиарной системе и поджелудочной железе.
- Опухоли органов.
- Изменение магистральных желчных протоков из-за оперативного вмешательства.
- Паразитарные поражения.
Обтурационная желтуха часто возникает при онкологии и при желчнокаменной болезни. Механизм развития патологии сложен. Часто провокатором является воспалительный процесс, поражающий желчные пути. Воспаление приводит к развитию отёков и утолщению слизистой. Из-за этого просвет протоков сужается. При попадании даже маленьких конкрементов отток желчи может полностью остановиться.
Желчь накапливается в желчных путях и расширяет их. Происходит разрушение клеток печени, билирубин и желчные кислоты попадают в кровоток. Нарушается процесс поступления желчных кислот в кишечник. Билирубин высокотоксичен и отравляюще действует на организм.
Факторы, способствующие развитию болезни:
- Резкая потеря или набор массы тела.
- Инфекционные патологии печени и поджелудочной железы.
- Полостные операции на печень и желчевыводящие пути.
- Травмы абдоминальной области.
Симптомы
История болезни – это протокол обследования пациента, куда заносят описание всех симптомов. Клинические признаки развиваются медленно. Часто сначала возникает воспаление желчевыводящих путей. Клиника включает:
- Болевые ощущения в области правого подреберья.
- Рост температуры тела.
- Общая слабость.
- Плохой аппетит.
- Головные боли.
Затем возникает желтое окрашивание кожи и слизистых оболочек. Иные признаки патологии:
- Боль в правом подреберье.
- Тёмная моча и обесцвеченный кал.
- Зуд.
- Диспепсические расстройства.
- Плохой аппетит и потеря веса.
- Повышение температуры тела.
- Увеличение печени в размерах.
При механической желтухе больному необходимо вовремя предоставить медицинскую помощь. Иначе из-за массовой гибели гепатоцитов возможна печёночная недостаточность. Появляются симптомы:
- Сильная слабость.
- Сонливость.
- Коагулопатические кровотечения.
Прогрессирование печёночной недостаточности приводит к поражениям головного мозга. Наблюдается полиорганная недостаточность. Если происходит закупорка желчных протоков, то появляются спастические, резкие боли, отдающие в область грудной клетки, правую подмышку и лопатку.
Внешние признаки выявляются через 1-2 дня после ослабления печёночной колики. Печень болезненная. Если надавить в области правого подреберья, происходит непроизвольная задержка дыхания.
При раке поджелудочной железы появляется тупая боль, отдающая в спину. Прощупывается растянутый мочевой пузырь, нажатие на который не вызывает боль. Печень увеличивается в размерах, становится плотной. Первыми появляются зуд и плохой аппетит.
Увеличенная печень является частым симптомом продолжительной обтурационной желтухи. Это происходит из-за большого количества желчи и воспаления желчных путей.
Одним из первых признаков становится кожный зуд. Он не поддаётся лечению. На кожных покровах появляются расчёсы и гематомы. Потеря веса отмечается при желтухе на фоне раковых опухолей.
Температура тела повышена и не падает. Это специфический признак подпочечной желтухи, отличающий её от вирусного гепатита.
Механическая желтуха при онкологии
Патогенез желтухи при онкологии прост. Опухоль разрастается и сдавливает сосуды и желчные протоки. Образуется застой желчи. Больной обратит внимание на такой симптом как жёлтая кожа. Затем появляется зуд. Пациент расчесывает покровы и создаёт входные ворота для инфекции.
При таком заболевании печень не справляется с большим количеством билирубина, он отравляет весь организм. Развитие механической желтухи при онкологии приводит к летальному исходу. Такому больному требуется хирургическое вмешательство, но ни один хирург не станет проводить операцию, пока не купируют симптомы желтухи.
Опухоль Клацкина
Опухоль Клацкина – это редкая онкологическая патология, которая поражает желчный проток. Выделяют 4 стадии. Первые признаки проявляются на поздних этапах. При диагностировании четвёртой стадии лечение не приносит результатов. Назначается симптоматическая терапия.
При раке хвоста и тела поджелудочной железы производят удаление этих органов и желчного пузыря. Иногда вместе с ними удаляют селезёнку. Живут после проведения операции в среднем 10-12 месяцев. После вмешательства умирают 10-12% пациентов.
Клинические рекомендации по диагностике
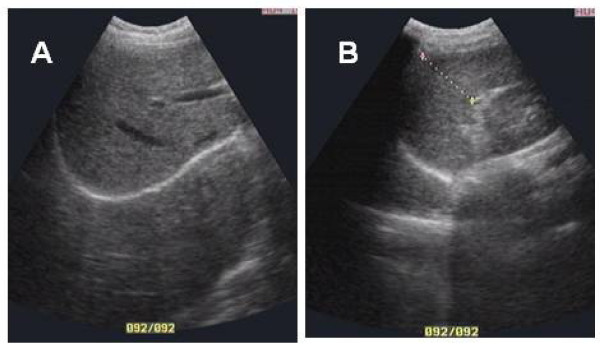
Пациента помещают в больницу в хирургическое или гастроэнтерологическое отделение. Диагностику начинают с проведения ультрасонографии желчных путей и поджелудочной железы.
Нетрудно поставить предварительный диагноз, если заболевание развилось на фоне новообразования. Запущенная опухоль хорошо прощупывается. Когда начинаются симптомы холестаза, диагностика затрудняется. Общая клиническая картина схожа со многими патологиями.
На ранних стадиях трудно отличить вирусный гепатит от внутрипечёночного холестаза, так как высокий уровень холестерина, билирубина и щелочной фосфатазы характерен для обеих патологий.
Инструментальные методы
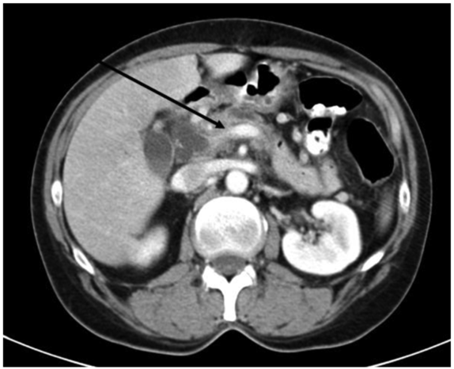
- УЗИ. По его результатам выявляется увеличение желчных протоков, присутствие конкрементов и очаговые патологии паренхиматозного органа.
- Релаксационная дуоденография. Создают условия искусственной гипотонии и проводят рентген двенадцатиперстной кишки. С помощью этого метода можно диагностировать синдром Фростберга.
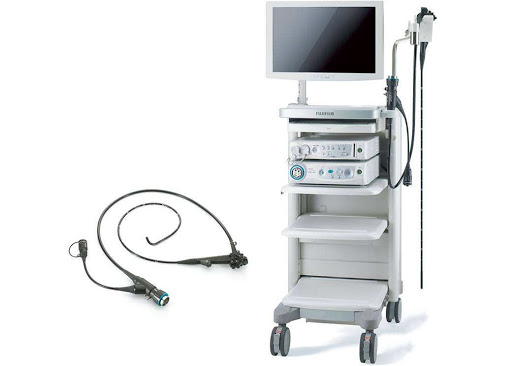
- Эндоскопическая ретроградная холангиопанкреатография. При подозрениях на блокаду БДС, когда результаты УЗИ недостаточно информативны, используют метод РХПГ. В проток вводят контрастное вещество и делают несколько рентгеновских снимков. При помощи этого метода можно выявить маленькие по размеру новообразования, провести цитологию и гистологию. Недостатком метода считается развитие осложнений после проведения исследования.
- Чрескожная чреспечёночная холангиография. Проводят при наличии блокады желчных путей у ворот печени. Вначале пациенту делают местную анестезию. Затем через кожу и печёночную ткань вводится тонкая игла с контрастным веществом. Процедура проходит под наблюдением через аппарат УЗИ. После проведения манипуляции возможны осложнения.
- Радиоизотопное сканирование печени. С помощью данного метода выявляют опухоли и паразитарные поражения.
- Лапароскопия. Её используют при недостаточной информативности других методов. При помощи лапароскопии выявляют метастазы.
Проводят лабораторные анализы:
- Коагулограмма.
- Биохимия крови.
- ОАК.
- Копрограмма.
Лечение
Пациентов с механической желтухой направляют лечиться в стационар. Схема терапии нацелена на ликвидацию застоя желчи и профилактику печёночной недостаточности.
Часто болезнь устраняют с использованием хирургического вмешательства. Оно зависит от причины, спровоцировавшей желтуху. Оперативное вмешательство – это единственный эффективный способ восстановить проходимость желчных протоков. Хирургические операции можно разделить на две группы:
- Малоинвазивные.
- Прямые.
Малоинвазивные операции
Малоинвазивные являются действенными методами и при этом низкотравматичными. Но проводить их у всех больных невозможно, есть ограничения. К ним относятся:
- Эндоскопическая папиллосфинктертомия и литоэкстракция.
- Местная литотрипсия и литоэкстракция.
- Бужирование и стентирование желчных протоков.
При проведении таких манипуляций используют гастродуоденоскоп и другие специальные инструменты. С их помощью можно дробить и удалять камни, устанавливать стенты, удалять ткани. Часто операции проводят без анестезии, нет необходимости в долгой реабилитации.
Если невозможно провести декомпрессию желчевыводящих путей с помощью гастродуоденоскопа, выполняют чрескожную чреспечёночную холангиостомию. Под наблюдением УЗИ или рентгена устанавливают дренаж желчных протоков. Желчь отходит через дренажную трубку, через неё вводятся медикаментозные препараты.
Прямые операции
Прямые операции проводят, чтобы обеспечить полноценный доступ к желчному пузырю и устранить патологический фактор. Операцию можно проводить с помощью лапароскопических инструментов или открытым полостным способом. Второй метод является самым травматичным, требует долгого восстановления, вероятность развития осложнений возрастает. Из-за этого применяется только в тяжёлых ситуациях.
Всё лечение делят на два этапа. Первый включает нехирургическую терапию и малоинвазивные методы. Эти манипуляции проводят в первые дни после поступления больного. При низкой эффективности первого этапа приступают ко второму. Он включает хирургические операции. После проведения операции существует риск развития осложнений, поэтому на такие меры идут только в крайних случаях.
Согласно статистике, 30% операций неудачные. Хорошим результатом считается даже частичное дренирование.
Медикаментозная терапия
Ещё проводится лекарственная терапия. Лечение может быть симптоматическим или направленным на уменьшение вероятности развития осложнений, а также подготовку пациента к оперативному вмешательству. Объём проводимой лекарственной терапии зависит от тяжести заболевания. Тяжёлого пациента помещают в отделение интенсивной терапии. Ему назначают:
- Инфузионную терапию.
- Форсированный диурез.
- Витаминные комплексы.
- Гепатопротекторы.
- Аминокислоты.
- Стимуляторы обмена веществ.
- Гормональные средства.
Чтобы снять симптомы, назначают спазмолитики, обволакивающие средства, антациды и другие медикаменты.
Терапия сводится к устранению патологии, ставшей причиной развития механической желтухи. При этом проводят нехирургическую и хирургическую терапию. Народная медицина и самолечение неэффективны. Они позволяют снять симптоматику и облегчить состояние пациента на короткий промежуток времени. Но при этом желтуха продолжает прогрессировать, развиваются осложнения. Поэтому при проявлении первых симптомов больной нуждается в квалифицированной медицинской помощи.
Диета
В комплексную терапию включают диетическое питание. Это помогает снизить нагрузку на печень. Необходимо соблюдать водный баланс и выпивать 2 литра жидкости в день для выведения билирубина.
Перед операцией употреблять напитки, богатые углеводами (компот, сладкий чай). Они не вызывают перегрузки печени, доставляют организму необходимую энергию и улучшают метаболизм.
После операции в питание включают соки, каши на молоке и овощной суп-пюре. Продукты употребляют в протертом виде, комнатной температуры. С разрешения лечащего врача в рацион включают рыбу и мясо отварное или приготовленное на пару. Количество приёмов пищи должно доходить до шести.
Нужно ограничить жиры. При хорошей переносимости допускается употреблять небольшое количество сливочного или растительного масла. Запрещено употреблять животные жиры.
Из рациона нужно исключить жирные молочные продукты, бобовые, виноград, жирное мясо и рыбу, копчёные продукты, газировку, кофе, консервированные овощи.
При стабильном состоянии пациента допускается вчерашний или подсушенный белый хлеб и молочные продукты небольшой жирности.
Профилактика
Специфических мер профилактики не существует. Чтобы предотвратить болезнь, необходимо проходить осмотры и консультации врачей.
Профилактика включает в себя:
- Соблюдение принципов ЗОЖ.
- Отказ от вредных привычек.
- Диагностирование и лечение патологий, приводящих к механической желтухе.
Прогноз
Заболевание может длиться от нескольких дней до нескольких месяцев и зависит от первичной патологии.
Если проблема вовремя диагностирована и проведена адекватная терапия, исход будет благоприятным. Ситуация ухудшается при наличии опухоли, которая сдавливает желчный проток. При отсутствии лечении развиваются следующие патологии:
- Цирроз печени.
- Билирубиновая энцефалопатия.
- Сепсис.
- Печёночная недостаточность.
Прогноз жизни и последствия зависят от пациента. Если он соблюдает диету и клинические рекомендации, значит, вероятность рецидива и появления осложнений минимизируется. В противоположной ситуации риск повторного заболевания высок. Также повышается вероятность развития осложнений.